條文本
摘要
目標評估COVID-19大流行對癌症護理服務和癌症患者總體(直接和間接)超額死亡的影響。
方法我們使用了幾乎實時的每周癌症護理數據,以確定大流行對癌症服務的不利影響。我們還使用這些數據,以及2020年6月之前的全國死亡登記數據,對癌症患者的死亡進行建模,超過了背景死亡率(covid -19前)。從英國3866012名成人的基於人群的初級保健隊列(臨床實踐研究數據鏈)中獲得了24種伴有或不伴有covid -19相關共病的癌症的背景死亡風險。
結果觀察到緊急轉診(中位數= - 70.4%)和化療出診(中位數= - 41.5%)降至大流行期間的最低點(最低點)。到5月31日,這些下降隻部分恢複;緊急轉診(中位數=−44.5%)和化療出勤率(中位數=−31.2%)。在截至4月3日的一周內,癌症的短期死亡登記(不包括COVID-19)有增加,相對風險峰值(RR)為1.17。自4月17日結束的一周以來,全因死亡的RR峰值為2.1。根據這些發現和最近的文獻,我們對40%和80%的癌症患者進行了長期受大流行影響的建模。在受影響的40%中,我們估計癌症患者1年的總(直接和間接)超額死亡人數在7165至17910人之間,rr分別為1.2和1.5,其中78%的超額死亡發生在≥1種共病的患者中。
結論發現對癌症服務的需求和供應大幅減少,但隨著封鎖的放鬆,這些服務尚未完全恢複。在1年的時間範圍內,這些可能導致癌症和多種疾病患者的死亡率大幅增加。迫切需要了解的是,如何恢複全科醫生、腫瘤學和其他醫院服務才能最好地減輕這些長期過高的死亡率風險。
- 新型冠狀病毒肺炎
- 腫瘤學
- 衛生信息學
這是一篇開放獲取的文章,按照創作共用署名4.0未移植(CC BY 4.0)許可發布,該許可允許其他人複製、重新發布、混合、轉換和基於此作品的任何目的,隻要原始作品被正確引用,提供許可證鏈接,並說明是否進行了更改。看到的:https://creativecommons.org/licenses/by/4.0/.
統計數據來自Altmetric.com
本研究的優勢和局限性
這是第一項使用醫院數據和預測模型來分析和量化大流行對癌症和多病患者死亡率的不利影響的研究。
本研究利用來自臨床實踐研究數據鏈的初級保健記錄的縱向信息寬度,生成癌症患者的背景(covid -19前)死亡率估計。
本研究對24種癌症類型的1年死亡率進行了估計,並評估了多種疾病對癌症患者死亡風險的影響程度。我們考慮了15個共病集群,其中包括英國公共衛生部定義的與嚴重和致命的COVID-19感染相關的40個非惡性共病。
本研究利用從國家統計局和其他已發表的研究中獲得的關於背景死亡風險和合理的相對風險估計的信息對過量死亡進行建模。
本研究的一個局限性是使用初級保健醫療記錄,可能遺漏了癌症病例,導致對過量死亡的估計更為保守。
簡介
由於感染的直接影響和為應對大流行而調整衛生服務用途所產生的間接影響,COVID-19大流行可能導致更多(更多)死亡。1癌症患者感染和死於SARS-CoV-2的風險增加。2 3最佳的癌症護理必須在保護患者免受SARS-CoV-2感染與繼續獲得早期診斷和提供最佳治療的需要之間取得平衡。4個5國際專業癌症協會建議減少全身抗癌治療、手術和適應風險的放射治療。62020年6月,英國國家衛生服務體係(NHS)發布了2020年4月的統計數據,顯示因癌症緊急診斷而轉診的人數下降了60%。7一些癌症手術已經推遲,癌症篩查計劃也暫停了。8日至13日
然而,到目前為止,幾乎實時的醫院數據還沒有告知covid -19引發的醫療服務重組和恢複,這些數據量化了這種服務重組對癌症患者的影響程度,也沒有告知它對癌症患者的過量死亡的影響。此前的一項研究利用基於文獻的估計來模擬COVID-19大流行期間結腸直腸癌潛在診斷延誤的影響。14日15癌症和COVID-19患者的短期(30天)死亡在很大程度上是由高血壓和心血管疾病等(可治療的)共病驅動的。16英國公共衛生部(PHE)已經確定,患有這些疾病和廣泛的其他非惡性疾病的患者因接觸SARS-CoV-2而發展為嚴重疾病的風險更大,17 18雖然癌症的多病性越來越引起臨床關注。19日20對於全科醫生和腫瘤學家來說,需要根據共病條件的類型和數量對死亡風險進行泛癌症估計的證據。這類證據可為個人作出有關物理隔離和屏蔽的決定提供依據,也可為確保患者獲得癌症專科護理和尋求非惡性共病的預防護理提供依據。
我們的目標是:(1)量化癌症護理的變化,報告每周(至2020年6月)緊急轉診(癌症早期診斷)和化療出診(癌症治療)的近乎實時數據;(2)利用國家統計局(ONS)近乎實時的每周死亡登記數據,量化短期直接和間接死亡人數超標;(3)利用基於人群的24種癌症類型的1年Kaplan-Meier死亡率估算,估計每年直接(COVID-19)和間接死亡人數;(4)確定多病導致這些額外死亡的程度。
方法
每周幾乎實時的醫院數據
為了估計大流行不同階段(封鎖前、封鎖和封鎖放鬆後)癌症服務的變化對癌症護理提供的影響程度,我們尋求了癌症緊急轉診早期診斷(“2周等待”(2WW))的每周信息,這是患者需求和衛生服務供應的一個指標,即:該服務在確保有可疑症狀的個人迅速優先接受癌症診斷途徑和化療出席率(這是供應指標,也是大流行對癌症治療途徑可能產生不良影響的代表)方麵做得如何。我們聘請了英國癌症健康數據研究中心(Data - can)21接洽了8家醫院信托基金(利茲、倫敦和北愛爾蘭),並尋找了2019年1月至2020年6月的數據,以控製季節性變化。每個醫院信托都迅速提供了所要求的數據,並允許在公共領域共享這些數據。我們估計了與2019年平均活動相比每周活動的變化百分比。
每周幾乎實時的死亡登記數據
為了估計COVID-19大流行對死亡的直接(在感染者中)和間接影響,我們從國家統計局(ONS)獲取了英格蘭和威爾士的每周死亡計數,死因被國家統計局分類為COVID-19死亡、不包括癌症的非COVID-19死亡和癌症死亡。
研究人群:基於初級保健人群的隊列研究
為了估計covid -19前癌症患者的發病率和死亡率,我們使用了英格蘭基於人群的電子健康記錄,這些記錄來自與國家統計局死亡登記相關的臨床實踐研究數據鏈(CPRD)的初級保健數據。我們使用這個初級保健數據源是因為關於共病的廣泛信息(可能在癌症登記數據中缺乏)。研究對象為3 862012名年齡≥30歲的成人,1997年1月1日至2017年1月1日在全科醫院注冊,至少有1年的隨訪數據。CPRD的數據在年齡、性別、死亡率和種族方麵具有代表性,22 - 24有大量的有效證據。25本研究作為CALIBER項目的一部分進行(https://www.ucl.ac.uk/health-informatics/caliber).口徑是一個開放獲取的研究資源,包括通過口徑門戶網站提供的信息、工具和表型算法(https://caliberresearch.org/portal).26日27日
使用電子健康記錄對疾病進行開放獲取定義
根據之前驗證的CALIBER電子健康記錄表型,我們定義了非致命事件病例(癌症診斷後至少存活30天)和24個原發癌症位點的癌症流行病例。癌症發生率定義為研究進入CPRD(基線)後的新癌症診斷。流行癌症定義為基線之前任何時間記錄的癌症診斷。這些癌症包括:膽道、膀胱、骨、腦、乳腺、宮頸、結直腸、霍奇金淋巴瘤、腎髒、白血病、肝髒、肺、黑色素瘤、多發性骨髓瘤、非霍奇金淋巴瘤、食道、口咽、卵巢、胰腺、前列腺、胃、睾丸、甲狀腺和子宮癌。28癌症和與covid -19相關的共病的表型定義可在以下網站獲得https://caliberresearch.org/portal並且已經被驗證過。29-32表型來自醫院和初級保健記錄的初級保健信息,使用閱讀臨床術語(V.2)。
與COVID-19相關的共病
我們研究了15個共病集群,其中包括由PHE定義的與嚴重和致命的COVID-19感染相關的40個非惡性共病。17 18我們分別估計了研究開始時(流行癌症)和首次診斷為偶發癌症時每種共病的患者比例。公共衛生部門的名單包括慢性呼吸係統疾病、慢性心髒病、免疫缺陷個體、艾滋病毒、使用皮質類固醇、肥胖、糖尿病、慢性腎病、慢性肝病、慢性神經係統疾病和脾髒疾病。我們檢查的條件的完整列表及其定義在在線補充方法.
估計發病率和1年死亡率
我們估計了研究人群中每10萬人年的發病率和1年死亡率。根據癌症部位估計的新癌症數量的發生率與國際癌症研究機構的英國數據進行了比較,發現具有代表性。我們使用Kaplan-Meier分析,按癌症部位和(非癌症)共病情況(0、1、2和3+)的數量分層,評估了癌症確診後的發病率和流行癌症的1年基線死亡風險。我們使用最近5年的數據(2012-2016年)來估計1年死亡率。
估計1年直接死亡人數增加
通過將相對風險(rr)應用於背景1年死亡風險來估計超額死亡。使用先前在癌症和COVID-19死亡研究中報告的rr範圍(1.2、1.5和2.0)對直接過量死亡(由於COVID-19或與COVID-19有關)進行了建模。3 33根據英國最近的SARS CoV-2血清流行率估計,我們將這些rr應用於10%的人口(直接“感染”人群)34 35還有其他國家。36 37雖然感染率將根據大流行的階段而變化,但我們假設1年以上的感染率與大流行的第一波一致。
估計1年(直接和間接)超額死亡總數
間接超額死亡(由於大流行導致的衛生服務重組)是通過應用使用國家統計局數據觀察到的超額癌症死亡的比率來估計的,方法是用2020年1月以來的每周癌症死亡人數除以過去5年的每周平均人數。我們假設,服務改變的影響可能不會轉化為過量死亡人數的立即增加。我們對40%(10%感染,30%受影響)和80%(10%感染,70%受影響)的人口采用了1.2、1.5和2的比例,並對12個月期間的超額死亡進行了建模,以捕捉中期影響。我們選擇這個間接“受影響”人群的範圍,是基於我們對大流行期間癌症護理受到幹擾程度的實時估計和患者報告,即53%-70%的癌症或其他疾病患者在大流行期間取消了臨床護理。38
為了將過量死亡的研究估計投射到整個英國人口,我們采用了2018年的人口估計,其中死亡人數擴大到35 407 313名30歲及以上的人。39所有分析均采用R (V.3.4.3)進行。
結果
癌症護理的近實時數據
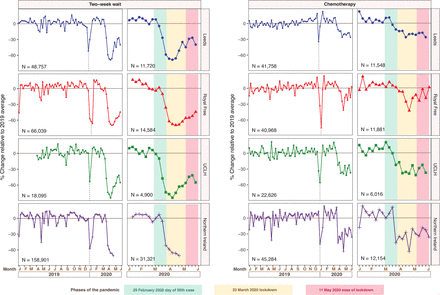
評估了2019年1月至2020年6月期間291792名疑似癌症患者和150 636名接受化療的癌症患者的數據,我們初步確定了大流行前的基本活動水平(2019年平均水平),包括季節性變化(圖1).以第50例確診COVID-19患者的日期作為大流行的起點,我們觀察到緊急轉診下降了70.4%(範圍:- 68.7%至- 84.3%),而化療出診率下降了41.5%(範圍:- 26.3%至- 63.4%)(圖1).為了突出這些不利影響,我們向英國所有四個國家的首席醫療官和國家癌症主任(英格蘭)提供了這些數據。我們還繼續向緊急情況科學谘詢小組定期提供這方麵的最新情報。自2020年4月29日NHS信件重啟癌症和其他服務以來,40自解除封鎖(2020年5月11日)以來,有證據表明,2WW緊急轉診人數有所回升(55.4%至40.0%;中位數=−44.5%)和化療出勤率(−37.1% - 3.9%;值=−31.2%)(圖1).
關於英國8家醫院急診轉診和化療門診就診情況隨大流行階段變化的每周醫院數據(2019年1月至2020年6月)。將2020年1月至2020年6月的每周變化繪製為大流行的階段。每周的數值被繪製成相對於2019年平均值的上升或下降百分比。北愛爾蘭的數據包括五個涵蓋北愛爾蘭所有保健服務提供的保健和社會照料信托基金:貝爾法斯特保健和社會照料信托基金、北部保健和社會照料信托基金、東南部保健和社會照料信托基金、南部保健和社會照料信托基金和西部保健和社會照料信托基金。垂直虛線表示聖誕節銀行假日。
癌症、COVID-19和其他死亡病例的近實時數據
2020年3月13日至5月15日期間,根據英格蘭和威爾士每周死亡登記數據,與5年平均水平相比,有1307例癌症死亡病例(圖2一個).我們發現癌症死亡人數超標,在2020年4月3日結束的一周達到峰值,危險度為1.17 (圖2 b).截至2020年5月15日,COVID-19死亡病例為41105例。對於非covid -19死亡病例(不包括癌症),我們發現2020年4月24日出現峰值,危險度為1.37。從截至2020年4月17日的那一周起,全因死亡的RR峰值為2.1。
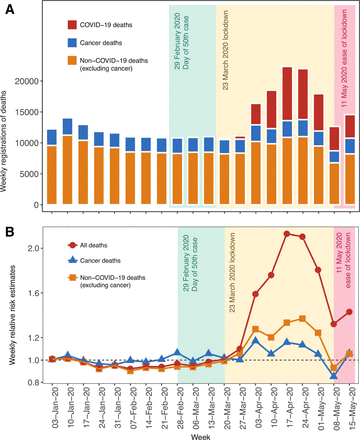
國家統計局關於2020年1月3日至2020年5月15日英格蘭和威爾士每周登記死亡人數的數據。(A)上方顯示每周死亡人數。(B)下方的圖顯示通過比較當前每周死亡人數與5年每周平均死亡率計算出的相對風險估計數的每周變化。日期表示以特定日期結束的一周。
1年內按癌症部位分列的直接死亡人數估計
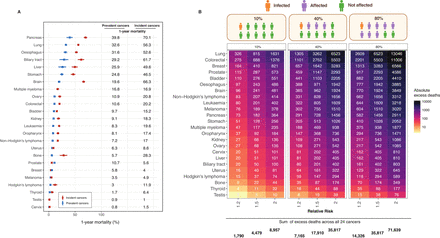
我們根據SARS CoV-2感染率為10%和1年死亡風險背景(圖3一).對於偶發癌症和流行癌症,我們估計分別有1790、4479和8957人直接多死,其rr分別為1.2、1.5和2.0 (圖3 b).24種癌症的發病率顯示在在線補充圖S1.在線補充圖S2和S3顯示單獨的事故和流行癌症的直接死亡估計。
一年內按癌症部位分類的估計總死亡人數(直接和間接)。(A)偶發和流行癌症的1年死亡率。晶須95%為ci。(B)使用英格蘭對事故和流行癌症的死亡率估計總和,將死亡總數擴大到英格蘭30歲以上的人口,包括3500萬人。我們估計感染率為10%,直接死亡人數增加。我們估計40%(10%感染,30%受影響)和80%(10%感染,70%受影響)的人口(直接和間接)總死亡人數過高。
一年內按癌症部位分類的總(直接和間接)超額死亡的估計
當應用1.2或1.5至40%的癌症患者(包括偶發和流行癌症)(10%感染,30%受影響)的死亡率時,我們估計總共有7165和17910例額外死亡(圖3 b).當將這些rr應用於80%的癌症患者(10%感染,70%受影響)時,我們估計總共有14 326和35 817例額外死亡(圖3 b).在線補充圖S2和S3顯示單獨的意外和流行癌症的總超額死亡估計。
與COVID-19風險相關的共病:患病率和與1年死亡率的相關性
合並疾病在癌症患者中很常見:高血壓(83313例(41.9%))、心血管疾病(55742例(28.0%))、慢性腎髒疾病(31935例(16.0%))、肥胖(19589例(9.8%))、2型糖尿病(18957例(9.5%))和慢性阻塞性肺疾病(COPD)(18373例(9.2%))(在線補充圖S4).在常見癌症(在線補充圖S5).多病(≥1例共病)與較高的1年死亡率相關(在線補充圖S6)及(在線補充圖S7)治療常見癌症。例如,對於發生的結直腸癌,0、1、2和3+共病的1年死亡率分別為13.8%、17.3%、23.6%和30.2% (在線補充圖S6).
1年期間按癌症部位和共病數量分列的總(直接和間接)超額死亡的估計
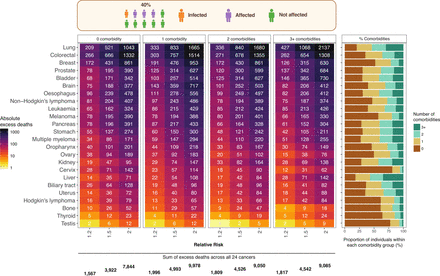
為了確定多病對總超額死亡人數的影響,我們根據40%(10%感染,30%受影響)提供了估計數。對於偶發癌和流行癌,78%的預測死亡發生在1+共病人群中。例如,在RR為1.2時,與無共病患者的1567例死亡相比,1+共病患者有5622例額外死亡(共7189例)(圖4).盡管0、1、2和3+共病組的患者組規模下降(分別為49.8%、24.7%、15.0%和10.6%),但各共病組的超死亡絕對人數相似,提示與無非癌症共病的患者相比,有共病的患者占超死亡的很大比例。例如,在RR為1.5時,有0、1、2和3+非癌症共病的個體中,偶發和流行癌症的總超額死亡人數分別為3922、4993、4526和4542 (圖4).事件和流行病例的調查結果分別在在線補充圖S8和S9.
按癌症部位和共病數量劃分的1年期間發生和流行癌症的總(直接和間接)超額死亡。堆疊柱狀圖顯示的是腫瘤部位0、1、2、3+共病個體的比例。我們估計40%(10%感染,30%受影響)的人口總死亡人數過高。超額死亡總數被擴大到英格蘭30歲以上的人口,由3500萬人組成,使用英格蘭對事故和流行癌症的死亡率估計相加。
我們分享這篇論文的基礎研究估計(在線補充數據),並提供一個開放存取的工具,供研究人員與模型互動(https://pasea.shinyapps.io/cancer_covid_app/).
討論
主要調查結果陳述
據我們所知,這是第一項有近實時證據的研究,證明COVID-19在大流行的不同階段對癌症服務的負麵影響,其可能導致癌症患者大量死亡,以及共病可能在這些過量死亡中發揮重要作用。
大流行不同階段癌症護理的變化
我們描述了由於COVID-19大流行而導致的英國癌症服務的最低點和不完全恢複。我們觀察到,癌症早期診斷的緊急2WW轉診大幅下降,沒有恢複到covid -19前的水平。這可能反映了患者由於感知到感染的風險而決定不尋求治療,但也可能部分是因為衛生係統的優先次序重新調整導致難以獲得預約。19這種調整優先次序的一個意想不到的後果可能是,由於診斷延遲、急診病例增加、就診階段更晚以及對結果產生不利影響的護理途徑的改變,導致死亡人數增加。我們還觀察到化療出診率大幅下降,這可能反映了能力/資源被重新定向到受感染患者的護理(例如,重症監護),以及臨床醫生和患者希望將COVID-19對易感癌症患者的風險降至最低。10
直接(COVID-19)死亡人數增加
需要注意的是,我們的模型估計的死亡人數超出了癌症患者(沒有COVID-19)的預期死亡人數。在RR為2的情況下,我們估計癌症患者在1年內約有9000人因COVID-19直接死亡,但承認這一估計存在不確定性。人們越來越擔心,那些因COVID-19出院的人可能會有長期(包括致命)後遺症。
總(直接和間接)超額死亡人數
根據我們對癌症服務優先次序調整的不利影響的觀察,我們認為受大流行影響的比例為40%是合理的,盡管可能有些保守。但是,考慮到不良影響可能會更嚴重(例如,我們的2WW轉診數據就表明了這一點),我們提出的死亡率超出40%到80%的範圍。在2020年4月對17000名英國成年人進行的一項調查中,56%的癌症患者報告稱NHS取消了他們的治療,這為我們的估計增加了可信度。38總體而言,我們保守估計,在RR為1.5的情況下,癌症患者一年內將有17910例額外死亡,但這一數字可能會上升到35817例。我們注意到大流行期間不同時點觀測到的RR的不確定性程度。受2020年3月至6月癌症服務變化影響的患者不一定直接導致這4個月超額間接死亡人數的增加,因為對健康和死亡率結果的影響更有可能發生在更長的時間框架內。
多病的重要性
我們證明,在COVID-19大流行期間,癌症患者的超額死亡大多數(78%)發生在至少一種共病的人群中。雖然其中許多合並症是可以治療的,但對這些疾病的治療也受到了大流行的影響。例如,65%的高血壓患者和70%的糖尿病患者報告稱,NHS最近取消了對他們的護理,這與上文提到的2020年4月的同一項調查結果相同。38重要的是,這場大流行提出了新的問題:哪些癌症患者最脆弱,以及如何最好地降低個人風險。
本研究的優勢
這項研究有三個主要優勢。首先,獲取和部署近實時數據,以顯示COVID-19大流行對癌症服務的重大不利影響,以及這對癌症診斷和治療途徑的深遠影響。這些數據還被用來為我們現有的估計大流行造成的過高死亡率的模型提供信息和增強功能。其次,我們使用基於人口的380萬初級保健隊列提供泛癌症共病圖譜,以支持對癌症患者多病附加不良影響的估計;癌症登記數據往往缺乏這種更全麵的信息。第三,我們提供了流行癌症和新診斷癌症的額外死亡的單獨估計,因為它們代表了不同的風險模式、治療重點和全科醫生和腫瘤科醫生的作用。
本研究的不足之處
我們的模型有重要的局限性。首先,關於癌症患者臨床隊列的研究文獻中缺乏對感染和未感染患者全因死亡率的調查;需要進行這種研究,以便更好地估計該流行病的直接影響。第二,我們使用的初級保健醫療記錄可能遺漏了一些癌症病例,從而低估了發病率。41如果是這樣,我們對超額死亡的估計可能是保守的。國民保健製度有全國關聯的醫院入院和癌症登記數據,包括癌症手術、化療和放療治療的階段和細節信息。然而,這些數據的信息治理可能需要數月時間才能確保安全,這使得支持數據的研究和對時間敏感的響應式服務改進非常困難。第三,我們無法獲得有關兒童的數據。第四,我們隻能獲得英國8家醫院的實證癌症服務變更數據。雖然這些數據可能是英國人口的代表性樣本,而且服務變化的下降模式在另一項研究中得到了證實,42更廣泛地利用其他信托基金可能有助於確定國家和區域的影響。
對臨床醫生和政策製定者的影響
我們的研究可以為三個層麵的決策提供參考。首先,從醫療保健政策和醫療保健實施的角度來看,很明顯,NHS不能簡單地再次“打開”醫院或初級保健服務的全部能力,因為將有大量未治療的患者積壓,預計等待名單將擴大到1000萬患者。2020年6月13日公布的數據表明,僅2020年4月就有大約10萬癌症轉診“缺失”。7來自為本研究提供數據的中心的更詳細的每周情報表明,這種負麵影響將持續至少6-9個月,使更多的患者處於危險之中。
其次,目前還沒有可獲得癌症患者護理和預後的近實時數據的全國性係統。我們的研究表明,我們應該在全英國擴大我們的近實時數據方法,以收集以下方麵的可操作信息:(1)死亡證明——特別是區分癌症、共病條件和COVID-19對死亡的貢獻;(2)癌症衛生服務活動數據,以監測大流行每一階段的變化(包括清理未轉診、未診斷和未治療的積壓)可能對未來健康結果的影響;(3)癌症患者非惡性共病的治療服務數據,如心血管疾病、糖尿病和高血壓。
第三,我們在網上提供了基於癌症類型、年齡和共病的死亡風險知識(https://pasea.shinyapps.io/cancer_covid_app/),加上當地對醫療服務複原力的認識,我們建議每周為患有多種疾病的脆弱癌症患者提供指標和警告。利用這一情報,在我們恢複癌症服務時,可以通過針對患者的風險/效益評估來加強治療優先次序,其中包括多病,特別是在治療提供超過與COVID-19相關的非治療/安全問題的情況下。19
未回答的問題和未來的研究
有一些重要的領域需要進一步研究。首先,需要長期(1-5年)監測癌症患者因大流行而死亡率過高的程度。我們選擇了1年的時間範圍,因為對健康的不利後果很可能超出最初的大流行浪潮。但它對癌症患者死亡率過高的影響,尤其是那些診斷/治療延遲的患者,可能需要數年時間才能了解。暫停癌症篩查的具體影響可能是深遠的,特別是對乳腺癌和結腸直腸癌。保持身體距離對死亡率的社會和心理後果可能在癌症中也特別重要,43 4475個國家的國際研究表明,失業對癌症患者的死亡率有負麵影響。45因此,當前大流行的社會經濟影響可能會持續1年以上的相當長一段時間。46隨著關於衛生服務、社會/心理和經濟變化的新經驗數據的出現,我們的模型可以更好地具體說明因此受到影響的癌症患者的比例和類型,並尋求製定適當的緩解策略。
結論
我們調動了通常無法獲得的接近實時的醫院數據,以量化COVID-19大流行對癌症服務、對可能出現癌症症狀的人以及對正在接受癌症治療的患者的直接不利影響。隨著封鎖的放鬆,對癌症服務的需求和供應明顯減少的情況隻得到部分恢複。在一年的時間範圍內,癌症治療中的這種幹擾可能導致癌症和多種疾病患者的死亡率大幅增加。迫切需要更好地了解和減輕這些過高的死亡風險,其中一些風險可能要經過較長時間才能顯現出來。
致謝
我們感謝Tony Hagger、Shiva Thapa、Mohammed Emran、Cara Anderson、Louise Herron、Joy Beaumont、Maurice Loughrey、Philip Melling和Lee Cogger在整理癌症緊急轉診和化療就診數據方麵的幫助。我們感謝英國健康數據研究Data - can患者和公眾參與和參與小組對手稿的批判性反饋。我們感謝查爾斯·斯旺頓對手稿提出的寶貴意見。本研究部分基於英國藥品和保健產品監管機構授權的臨床實踐研究數據鏈的數據。這些數據由患者提供,由NHS收集,作為他們護理和支持的一部分。死亡率數據來自國家統計局。
參考文獻
腳注
AL, ML和HH是聯合資深作者。
推特@alvinaglai, @amibanerjee1, @richarddneal, @davie_charlie, @profhhemingway
貢獻者研究問題:AL與HH。資助方式:AL、AB、ML、HH。研究設計與分析方案:AL, LP, AB, MK, WHC, HH。數據的準備,包括口徑門戶中的電子健康記錄表型:AL, LP和SD。每周提供醫院數據:GH, KP-J, MF, DH, ML, KB, CD統計分析:AL, LP, WHC, MK起草初稿:AL, ML, HH起草最終稿:AL, GH, CD, ML, HH。批判性審查早期和最終版本的手稿:AL, LP, AB, GH, SD, WHC, MK, BW, DP, MN, DL, DH, MF, CT, NF, KB, GF, TE, VN, BH, RDN, MC, MJ, KP-J, RS, CD, ML和HH。聯合第二作者:LP, AB和GH。
資金DATA-CAN (MC_PC_19006)是數字創新中心計劃的一部分,由英國HDR提供,由英國研究與創新通過政府的產業戰略挑戰基金資助。AL的資助來自維康信托基金(204841/Z/16/Z)、國家衛生研究所(NIHR)倫敦大學學院醫院生物醫學研究中心(BRC714/HI/RW/101440)、NIHR大奧蒙德街醫院生物醫學研究中心(19RX02)和英國健康數據研究更好的護理催化劑獎。AB的研究經費由國家衛生研究院、英國醫學協會、阿斯利康和英國研究與創新中心提供。KP-J由國家衛生研究所大奧蒙德街醫院生物醫學研究中心支持。CD和KP-J由UCLPartners資助。HH是一名NIHR高級研究員,由NIHR倫敦大學學院醫院生物醫學研究中心資助,英國健康數據研究中心(批準號:lon1),由聯合王國醫學研究理事會、工程和物理科學研究理事會、經濟和社會研究理事會、衛生和社會福利部(英格蘭)、蘇格蘭政府衛生和社會福利部首席科學家辦公室、衛生和社會福利部研究與發展司(威爾士政府)、公共衛生局(北愛爾蘭)、英國心髒基金會、威康信托基金、BigData@Heart財團資助,由創新藥物計劃-2聯合項目資助,資助協議號為116074。
相互競爭的利益ML獲得了來自輝瑞、EMD Serono和羅氏公司的與本研究無關的酬金,以及來自輝瑞公司的不受限製的教育資助,用於與本研究無關的研究。AB獲得了阿斯利康的研究資金。MF已從阿斯利康、勃林格殷格翰、默克和默沙東獲得研究資金,並從阿喀裏斯、阿斯利康、拜耳、勃林格殷格翰、百時美施貴寶、Celgene、Guardant Health、默沙東、默沙東、Nanobiotix、諾華、pharmacar、羅氏和武田獲得與本研究無關的顧問職位或報告報酬。GF從生產丙型肝炎病毒藥物的公司(艾伯維、吉利德、默沙東)獲得資金,並在與本研究無關的領域為GSK、Arbutus和Shionogi擔任顧問。
病人同意發表不是必需的。
倫理批準該研究由MHRA(英國)獨立科學谘詢委員會(20_074R2)根據第251條(NHS社會保障法案2006)批準。
來源和同行評審不是委托;外部同行評審。
數據可用性聲明數據可能從第三方獲得,但不公開。本研究中使用的數據通過臨床實踐研究數據鏈訪問,該數據鏈需經獨立科學谘詢委員會批準,不能直接共享。所有的結果都在稿件中報道,沒有其他數據可用。
補充材料本內容由作者提供。它沒有經過BMJ出版集團有限公司(BMJ)的審查,也可能沒有經過同行評審。討論的任何意見或建議僅僅是那些作者(s)和不被BMJ認可。BMJ放棄從放在內容上的任何依賴產生的所有責任和責任。如果內容包含任何翻譯材料,BMJ不保證翻譯的準確性和可靠性(包括但不限於當地法規、臨床指南、術語、藥品名稱和藥物劑量),並且不對翻譯和改編或其他原因引起的任何錯誤和/或遺漏負責。
請求的權限
如果您希望重用這篇文章的任何部分或全部,請使用下麵的鏈接,它將帶您訪問版權清除中心的RightsLink服務。您將能夠快速獲得價格和以多種不同方式重用內容的即時許可。