條文本
摘要
客觀的評估急性SARS-CoV-2感染康複後有症狀者的中期器官損傷。
設計一項前瞻性、觀察性隊列研究的基線發現。
設置2020年4月1日至9月14日期間來自兩個英國中心的社區個人。
參與者從急性SARS-CoV-2感染恢複後持續症狀≥18歲的個體和年齡匹配的健康對照組。
幹預通過標準化問卷(EQ-5D-5L,呼吸困難-12)和生化評估和定量MRI的器官特異性指標評估症狀。
主要結果測量covid -19後嚴重綜合征定義為持續的呼吸道症狀和/或日常生活活動中的中度功能障礙;根據基線調查的共識定義,單器官和多器官損傷(心髒、肺、腎髒、肝髒、胰腺、脾髒)。
結果201名受試者(平均年齡45歲,21-71歲,71%女性,88%白人,32%醫護人員)完成了基線評估(中位數為SARS-CoV-2感染後141天,IQR為110-162)。研究人群COVID-19死亡風險較低(肥胖20%,高血壓7%,2型糖尿病2%,心髒病5%),隻有19%因COVID-19住院。42%的人有10種或以上症狀,60%的人有嚴重的covid -19後綜合征。疲勞(98%)、肌肉疼痛(87%)、呼吸困難(88%)和頭痛(83%)的報告最為頻繁。心髒(26%)、肺(11%)、腎髒(4%)、肝髒(28%)、胰腺(40%)和脾髒(4%)存在輕度器官損傷,單器官和多器官損傷分別為70%和29%。住院與年齡較大(p=0.001)、非白人種族(p=0.016)、肝容積增大(p<0.0001)、胰腺炎症(p<0.01)以及肝髒和胰腺脂肪堆積(p<0.05)有關。嚴重的covid -19後綜合征與心髒損傷(心肌炎)的放射學證據相關(p<0.05)。
結論在持續症狀的COVID-19死亡風險較低的個體中,70%的人在最初的COVID-19症狀4個月後出現一個或多個器官損傷,這對衛生保健和公共衛生有影響,在無共病的年輕人中,這方麵的風險較低。
試驗注冊號碼NCT04369807;Pre-results.
- 新型冠狀病毒肺炎
- 流行病學
- 衛生政策
- 公共衛生
數據可用性聲明
資料可根據通訊作者的合理要求提供。
這是一篇開放獲取的文章,按照創作共用署名4.0未移植(CC BY 4.0)許可發布,該許可允許其他人複製、重新發布、混合、轉換和基於此作品的任何目的,隻要原始作品被正確引用,提供許可證鏈接,並說明是否進行了更改。看到的:https://creativecommons.org/licenses/by/4.0/.
來自Altmetric.com的統計
本研究的優勢和局限性
這是一項持續的、前瞻性的COVID-19縱向康複研究,包括器官功能的生化和影像學特征,從2020年4月開始,在確認“長COVID-19”、適當的檢測可用性和前瞻性COVID-19相關研究之前。
通過招募具有廣泛納入標準的流動患者,我們關注的是COVID-19嚴重程度和死亡率風險較低的現實人群。
納入健康對照組進行比較,而不包括有流感後症狀的人、無症狀的COVID-19或來自普通診所的人,這可能會進一步研究。
盡管COVID-19對非白人個體的影響不成比例,但研究人群的種族並不多樣化。
為了限製試驗團隊和患者之間的互動和暴露,從一開始就沒有包括脈搏血氧飽和度測量、肺量測量、大腦和肌肉功能的MRI評估。
簡介
在COVID-19大流行早期,研究和臨床實踐關注肺部表現。1有越來越多的證據表明直接的多器官效應,2 - 7日以及通過改變醫療服務和患者行為對其他器官係統和疾病過程(如心血管疾病和癌症)的間接影響。8 - 10對個人和衛生係統的明顯長期影響突出表明,在SARS-CoV-2感染後,迫切需要對所有主要器官係統進行全身評估。定量MRI最近被用於顯示covid -19住院後個人的多器官損傷,11但尚未用於非住院患者。
COVID-19是一種傳染病、治療不足的非傳染性疾病和健康的社會決定因素的集合,被稱為“共病”。12既存的非傳染性疾病和風險因素預示著COVID-19糟糕的結果,無論是重症監護住院還是死亡率。10研究強調了SARS-CoV-2急性感染、住院患者和COVID-19死亡率,13 - 15這可能低估了covid -19相關疾病的真正負擔。在急性感染幸存者中,10%報告在初次感染後持續症狀12周或更長時間(“長covid”或“後COVID-19綜合征”,PCS)。16然而,PCS尚未被完全定義。17日症狀的嚴重程度、跨器官係統的中長期病理生理學以及適當的對照人群都不清楚。
英國政府的政策強調中等風險和高風險條件下的過度死亡風險,包括“屏蔽”10並啟用風險計算器,以確定COVID-19嚴重程度和死亡風險最高的人群。21這些政策假設沒有明顯潛在疾病的年輕人風險較低。但與病危後的症狀不同22或其他冠狀病毒感染的急性期,23PCS的症狀通常報告在COVID-19死亡風險較低的個體中,例如女性、年輕人和無慢性共病。14在占人口80%的“低風險”人群中,PCS的潛在規模,3.需要各國製定緊急政策進行監控,24治療19並支付25考慮COVID-19的長期影響,並減輕對醫療保健利用和經濟的影響。
因此,在一項實用的前瞻性隊列研究中,我們調查了從急性SARS-CoV-2感染恢複後至少4周仍有持續症狀且COVID-19死亡風險較低的個體(1)與健康、年齡匹配的對照組相比,多器官損傷的患病率;2)典型症狀與多器官損傷的相關性;(3)住院、症狀嚴重程度和多器官損傷之間的關係。
方法
患者群體和研究設計
在一項持續的前瞻性研究中,在研究注冊網站上表達興趣後,參與者被招募到研究中。參與者通過社交媒體上的廣告或來自四個參與者識別中心的臨床醫生的推薦了解到這項研究,後者通常適用於住院的患者。評估在兩個英國研究成像站點進行(牛津大學的perspective tum;2020年4月1日至2020年9月14日期間,完成基線評估(圖1).實驗室確診的SARS-CoV-2感染(經口咽/鼻咽拭子逆轉錄酶PCR檢測為SARS-CoV-2陽性(n=62),抗體檢測陽性(n=63),或臨床強烈懷疑感染具有典型症狀/體征並經兩名獨立臨床醫生評估極有可能感染COVID-19 (n=73))的參與者有資格參加報名。排除標準為活動性呼吸道病毒感染症狀(體溫>37.8°C或24小時內咳嗽3次或3次以上),最近7天內出院,以及MRI禁忌症,包括植入心髒起搏器、除顫器、其他金屬植入裝置和幽閉恐懼症。所有參與者均給予書麵知情同意。
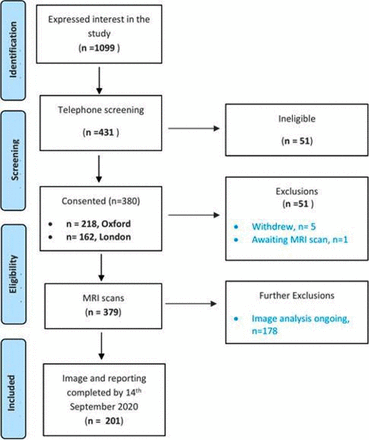
201例covid -19後綜合征患者從招募到登記的流程。
評估個人電腦
評估包括患者報告的有效問卷(生活質量,EQ-5D-5L,26和Dyspnoea-1227)和空腹生化檢查(列於在線補充方法).PCS分為“嚴重”(定義為持續呼吸困難,呼吸困難-12評分≥10分,或報告的EQ-5D-5L常規活動出現中度或更嚴重問題)或“中度”。選擇這些閾值是因為呼吸困難-12與醫學研究委員會(MRC)的呼吸困難級別相關,其中3級需要轉到康複服務,27而對於EQ-5D-5L,隻有不到8%的普通人群報告日常活動出現中度或重度問題。28
與健康對照相比,PCS的多器官損傷
我們選擇MRI作為成像方式(在英國生物銀行),因為(1)安全(無輻射暴露,不需要靜脈造影和與放射科醫生接觸最少);(2)定量再現性(>95%采集和圖像處理成功率);(3)信息共享能力(用於獨立分析和研究的數字數據倉庫);以及(4)快速可擴展性(35分鍾掃描到顯型肺、心、腎、肝、胰和脾)。在兩個研究地點收集多器官MRI數據(牛津:MAGNETOM Aera 1.5T;倫敦梅奧醫療中心:MAGNETOM Vida 3T;兩家公司均來自德國西門子醫療集團)。COVERSCAN多參數MRI評估通常需要每個患者35分鍾,包括肺、心髒、肝髒、胰腺、腎髒和脾髒,采用標準化方法(在線補充文件1).簡而言之,我們通過定量T1弛豫定位評估了心髒、腎髒、肝髒和胰腺的炎症;用動態結構t2加權肺掃描對肺功能進行表征,估計肺容量;質子密度脂肪餾分在肝髒和胰腺中的異位脂肪堆積;肝、脾體積由t1加權結構掃描測量。
為了確定每個器官的損傷,我們比較了心髒、肺、腎髒、肝髒、胰腺和脾髒的mri測量值與參考範圍(在線補充表1),以年齡匹配的健康對照受試者(n=36)的平均值±2 SD建立,並通過範圍性文獻回顧進行驗證。11如果定量T1定位在心髒、腎髒、肝髒和胰腺的參考範圍之外,肺部動態測量的肺活量估計降低,或有肝腫大、脾腫大或異位脂肪堆積的證據,我們定義了器官損傷。
症狀和多器官損傷
器官損傷和症狀之間的聯係使用熱圖進行視覺評估,將器官受損的人分成幾列,並按報告症狀的百分比給行上色。
住院、嚴重程度和多器官損傷
我們使用Kruskal-Wallis檢驗(Fisher對二元結果差異的精確檢驗)比較住院與未住院、中度與重度PCS定量器官指標的平均差異。我們將多器官損傷定義為≥2個器官,且指標在參考範圍之外。我們用多變量logistic回歸模型調查了多器官損傷與(1)住院和(2)嚴重PCS之間的關係,並調整了年齡、性別和體重指數(BMI)。
病人和公眾的參與和參與
患者和公眾直接或間接地了解了我們的研究,從設計到傳播,定期更新和網絡研討會,包括與患者的提問和回答會議。COVERSCAN研究中的患者(RB, AB)或PCS診所(DW, MH, MC)間接通知了幾位臨床合著者,他們是長Covid SOS(如LH)和UKDoctors#長Covid(如EA)等組織的成員。LH和EA參與了研究,解釋了結果,理解了我們的結果的含義,並對手稿提供了批判性的反饋。
統計分析
我們使用R V.3.6.1進行所有分析,使用描述性統計來總結基線特征,並認為p值小於0.05具有統計學意義。正態分布連續變量用均值和標準差,非正態分布變量用中位數和IQR,分類變量用頻率和百分比。對於病例與健康對照之間的絕對值的分組比較,我們使用Kruskal-Wallis檢驗。
結果
整體研究人群
基線特征
該研究包括201人(住院的詳細信息:n=199;完整的問卷數據分配PCS嚴重程度:n=193)。平均年齡為44.0歲(21-71歲),中位BMI為25.7 (IQR為23-28)。在這些人中,71%是女性,88%是白人,32%是醫護人員,19%曾因COVID-19住院。初步症狀後的評估(症狀、血液和MRI)中位數為141天(IQR為110-162)。病史包括吸煙(3%)、哮喘(19%)、肥胖(20%)、高血壓(7%)、糖尿病(2%)和既往心髒病(5%)。健康對照組平均年齡為39歲(20-70歲),40%為女性,中位BMI為23 (IQR: 21-25) (表1).
不論是否住院,最常報告的症狀是疲勞(98%)、呼吸短促(88%)、肌肉疼痛(87%)和頭痛(83%)(表1).在這些人中,99%的人有四種或以上的症狀,42%的人有十種或以上的症狀。70%的個人報告至少13周沒有帶薪工作。在MRI上觀察到的偶然結構發現(n=56)中,3例為心髒(房間隔缺損、二尖瓣主動脈瓣和右心房腫塊),1例為腎髒(腎積水),其餘為良性囊腫。
血液學檢查,包括平均血細胞血紅蛋白濃度(24%),以及腎髒、肝髒和脂類生物化學,包括鉀(38%)、丙氨酸轉移酶(14%)、乳酸脫氫酶(17%)、甘油三酯(11%)和膽固醇(42%),在≥10%的個體中異常高。碳酸氫鹽(10%)、磷酸鹽(11%)、尿酸(11%)和轉鐵蛋白飽和度(19%)在≥10%的個體中異常低(在線補充表1).
PCS的單器官和多器官損傷與健康對照比較
器官損傷在PCS中比健康對照組更常見(圖2而且在線補充圖1).心髒受損26%(心肌炎19%,收縮功能障礙9%),肺受損11%(肺活量減少),腎髒受損4%(炎症),肝髒受損28%(12%炎症,21%異位脂肪,10%肝腫大),胰腺受損40%(15%炎症,38%異位脂肪),脾髒受損4%(脾腫大)(圖2而且表2).在這些個體中,70%的人至少有一個器官受損,29%的人有多器官受損,多個器官重疊(圖3).肝髒、心髒或肺的損傷與進一步的器官損傷相關的個體分別為63%、62%和48% (圖3).
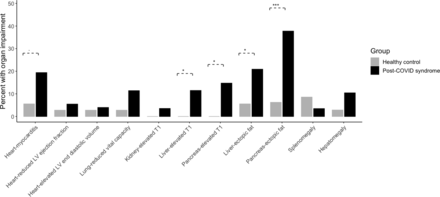
單個器官測量超出預定正常範圍的患者(黑色)和對照組(灰色)的百分比。直線表示兩組間比例差異有統計學意義,*p<0.05, **p<0.01, ***p<0.001。LV,左心室。
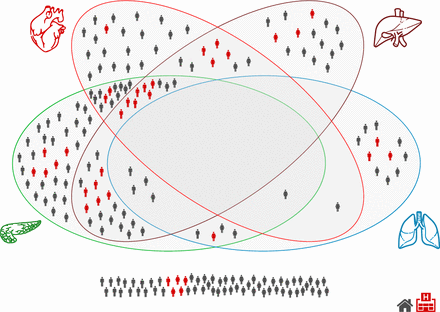
covid -19後綜合征低風險個體的多器官損傷情況(按性別和住院情況分列)。
症狀和多器官損傷
肝髒和肺損傷經常集中在一起,常見的症狀有疲勞、肌肉疼痛、發燒和咳嗽。特定器官的損傷與特定症狀相關——胰腺:腹瀉、發燒、頭痛和呼吸困難;心髒:頭痛、呼吸困難、疲勞;腎髒:氣喘、流鼻涕、腹瀉、咳嗽、發燒、頭痛、呼吸困難和疲勞(圖4).
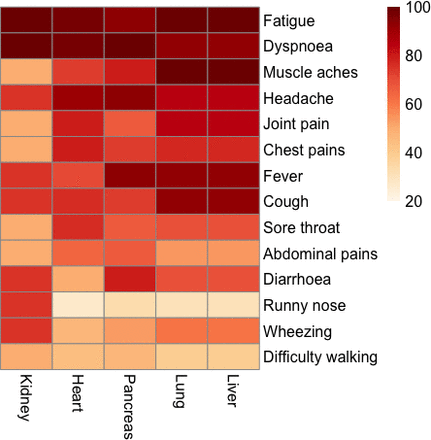
疾病急性期報告的症狀在各器官有損傷證據的患者中所占百分比。較深的紅色表示每個受損器官報告症狀的百分比較高。與每個受損器官相關的症狀沒有明顯的模式,但個體的症狀負擔很高。
住院、嚴重程度和多器官損傷
住院組比非住院組年齡更大(p=0.001), BMI指數更高(p=0.063),更有可能是非白人(p=0.016)和“無法行走”(p=0.009)。兩組之間的危險因素或症狀沒有其他統計學上的顯著差異。肝髒、胰腺(如胰腺和肝髒中的異位脂肪、肝腫大)和≥2個器官的損傷在住院患者中較高(均p<0.05) (圖3而且表2).在多因素分析中,調整了年齡、性別和BMI後,肝髒體積與住院率仍然顯著相關(p=0.001)。與非住院患者相比,住院患者甘油三酯(30% vs 7.2%, p=0.002)、膽固醇(60% vs 38%, p=0.04)和低密度脂蛋白膽固醇(57% vs 31%, p=0.01)和低轉鐵蛋白飽和度(38% vs 15%, p=0.01)。在≥10%的住院患者中,紅細胞沉降率(ESR)(13%)、碳酸氫鹽(12%)、尿酸(16%)、血小板計數(13%)和高敏c反應蛋白(CRP)(15%)較高。
在這些個體中,60% (n=120)有嚴重的PCS, 52%報告在日常活動中持續存在中度問題(在相關的EQ-5D-5L問題中為3級或更高級別;34%報告呼吸困難-12評分≥10)。在嚴重PCS患者中,84%沒有住院,73%為女性。兩組之間在年齡、體重指數和種族方麵沒有差異。嚴重PCS患者更有可能出現呼吸短促(p<0.001)、頭痛(p=0.019)、胸痛(p=0.001)、腹痛(p=0.001)和喘息(p=0.039)。在“嚴重”PCS患者中,25%患有心肌炎,而中度PCS患者為12%(未經調整:0.023;調整年齡、性別和BMI: p=0.04;在線補充圖2).與中度PCS相比,重度PCS與較高的平均細胞血紅蛋白濃度(28% vs 17%)、膽固醇(46.2% vs 32.8%)、CRP (10% vs 3.8%)和ESR (10% vs 6%)相關,但這些差異無統計學意義(在線補充表3).肌肉疼痛、發燒和咳嗽在嚴重的PCS中很常見,而頭痛在胰腺炎症的個體中很常見(圖4).
討論
我們在第一項評估中期多器官損傷的COVID-19恢複研究中報告了三項發現。首先,在低風險人群中,與健康對照組相比,covid -19後4個月,他們的心、肺、肝、腎和胰腺出現了慢性症狀和輕度損傷。其次,嚴重PCS患者心髒損害更為常見。第三,我們論證了基於社區的多機構PCS評估的可行性和潛在效用。
與其他研究的比較
常見症狀是疲勞、呼吸困難、肌痛、頭痛和關節痛,盡管COVID-19死亡或住院的風險較低。COVID-19影響模型包括年齡、基礎疾病和死亡率,但不包括發病率、多器官損傷和慢性疾病。29 30即使在非住院患者中,也有高達10%的患者患有PCS,15日31日但肺外表現的研究強調急性疾病。32我們描述的是輕微而非嚴重的器官損傷,但大流行的規模和低風險人群的高感染率表明,COVID-19對中期和長期的影響,在衛生保健或政策領域不可忽視。
急性心肌炎和心源性休克33在COVID-19住院患者中有記錄。6在美國運動員中,最近的COVID-19與心肌炎有關。34雖然無法確定因果關係,病毒後綜合征也有類似的發現,21我們發現四分之一的PCS低風險個體有輕度收縮功能障礙或心肌炎。這些發現的意義以及與同期超聲心動圖異常和長期心肌纖維化和損傷的關係尚不清楚。心髒損害是嚴重COVID-19的一個危險因素,可能在PCS中起作用。另外兩個值得研究的發現是胰腺異常,鑒於PCS報告的糖尿病風險過高,15以及醫護人員的PCS風險增加(如對COVID-19死亡率的觀察)的優勢,這可能是由於更高的病毒負擔。
PCS很可能是一種綜合征,而不是單一的疾病。盡管COVID-19進展和嚴重程度的個體差異有免疫學基礎,35預測模型有很高的偏倚率,表現不佳,36關注呼吸功能障礙和急性不適患者的通氣決定,而不是多器官功能。正在進行的長期研究37排除非住院、低風險人群。在大流行期間,我們研究了PCS的亞臨床器官損傷,顯示偶然發現的發生率較低。隨著專業個人電腦服務的推出,38 39多器官評估、監測和社區途徑在COVID-19期間和之後具有潛在作用,但需要進行評估。
對研究、臨床實踐和公共衛生的影響
我們的發現有三個研究意義。首先,隨著各國麵臨第二波浪潮,COVID-19影響模型應包括PCS,無論是生活質量、醫療保健利用還是經濟影響。其次,迫切需要多器官評估,包括血液和影像學,以及初級和二級保健數據鏈接,以確定PCS。第三,對症狀和器官損傷的聚集性縱向研究將為衛生服務研究提供信息,以規劃多學科護理途徑。這對管理有三個影響。首先,我們認為至少在中期需要多器官監測,特別是肺外後遺症。涉及MRI的護理途徑(在許多臨床環境中獲取有限)需要與其他檢測器官損傷的方式進行評估(例如,肺髒測量、n端親b型利鈉肽(NT-pro-BNP)、心電圖、超聲心動圖、超聲和血液檢查)。其次,在有效的疫苗和治療方法得到廣泛使用之前,“抑製感染”(如保持社交距離、戴口罩、身體隔離)是預防策略。第三,無論了解基線風險還是多器官並發症,PCS都需要跨專業(如心髒病學、消化病學)和學科(如流行病學、診斷學、實驗室科學)進行管理(圖5).
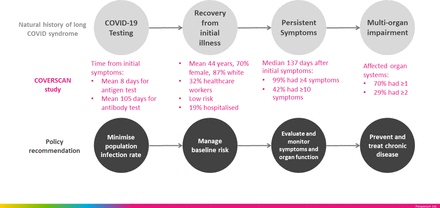
covid -19後綜合征的自然史、低風險人群(N=201)的COVERSCAN研究和政策建議。
限製
有一些限製。首先,由於擔心與covid -19相關的腎髒並發症,我們的心髒MRI方案排除了釓造影劑,依靠原生T1映射非侵入性地表征心肌炎症(此前已驗證用於急性心肌炎)。40其次,對於器官損傷,我們顯示的是相關性,而不是因果關係,在無症狀的個體中可能出現偶然發現41;然而,我們的發現通過與健康的、年齡匹配的對照組進行比較得到了加強,盡管性別或基線共病不匹配。第三,出於實用原因,我們的控製使用1.5T進行掃描,但我們使用了3T範圍,如在類似的研究中所述,采用了類似的采集協議。因此,我們可能低估了在3T掃描PCS的個體中損傷的真實比例。第四,進一步的研究可能會探索不同的對照,例如,有流感後症狀的個人、無症狀的COVID-19或來自普通診所。我們將在隨訪階段調查具體症狀和器官損傷的持續時間、軌跡、並發症和恢複情況。第五,盡管COVID-19對非白人個體的影響不成比例,但我們的研究人群並不具有種族多樣性。第六,為了限製試驗團隊和患者之間的互動和暴露,從一開始就沒有包括脈搏血氧飽和度測量、肺量測量、大腦和肌肉功能的MRI評估。
結論
我們的研究表明,PCS具有可測量的患者報告結果和器官損傷的生理基礎。未來的研究應解決在症狀和血液調查之外的器官功能的長期隨訪,即使是在風險較低的個體中;優先考慮成像、調查和轉診;以及最佳的護理途徑。衛生係統應對措施應強調抑製感染和管理covid -19前和後的風險因素和慢性病。
數據可用性聲明
資料可根據通訊作者的合理要求提供。
倫理語句
倫理批準
該研究已獲得倫理批準(20/SC/0185)。
參考文獻
腳注
RB和AB是聯合資深作者。
推特@amibanerjee1
貢獻者研究設計:AD, RB, JA, COVERSCAN團隊。患者招募:RB, COVERSCAN團隊。數據收集:MW, COVERSCAN團隊。數據分析:AD, AB, COVERSCAN團隊。數據解釋:AB, AD, MW, RB。初稿起草:AB、AD、RB。手稿的早期和最終版本的批判性審查:所有作者,包括JO和DJC。專家投入:MW, AB(心髒病學);RB、MH、DW、MC、DJC(全科);MH、MC、DW(長COVID-19); MB, RB (imaging); AD (statistics); AB (epidemiology/public health); MG (primary care); JA (healthcare management); LH, EA (patient and public involvement).
資金這項工作得到了英國智能醫學成像國家聯盟(行業戰略挑戰基金)、英國創新(撥款104688)和歐盟地平線2020研究和創新計劃(協議號719445)的支持。該研究是由作者獨立於資金來源設計、進行、分析和解釋的。
相互競爭的利益AD, RB和MB是perspective的員工。
來源和同行評審不是委托;外部同行評議。
補充材料本內容由作者提供。它沒有經過BMJ出版集團有限公司(BMJ)的審查,也可能沒有經過同行評審。討論的任何意見或建議僅僅是那些作者(s)和不被BMJ認可。BMJ放棄從放在內容上的任何依賴產生的所有責任和責任。如果內容包含任何翻譯材料,BMJ不保證翻譯的準確性和可靠性(包括但不限於當地法規、臨床指南、術語、藥品名稱和藥物劑量),並且不對翻譯和改編或其他原因引起的任何錯誤和/或遺漏負責。


