條文本
摘要
客觀的確定實施新的妊娠期糖尿病(GDM)診斷標準對健康結果的影響,並分析與此變化相關的護理成本。
設計準實驗研究比較日曆年(2014年)和(2016年)變化後的數據。
設置大學附屬的單一三級婦產醫院。
參與者所有在醫院分娩的婦女,不包括已經患有糖尿病或多胎妊娠的婦女。
主要結果測量主要結局為剖宮產、妊娠時出生體重>90百分位、妊娠期高血壓和早產小於37周。我們還分析了一些與GDM相關的次要結果。
為那些沒有GDM、飲食控製型GDM和需要胰島素的GDM患者製定了護理包。機構業務報告單元的平均服務次數數據、耗材和藥物費用的藥房時間表和醫療保險福利時間表超聲波服務被用於計算每個包裝的成本。所有成本都是根據2016年底的數據估算的,不需要根據消費者價格指數(cpi)的增長進行調整。
結果GDM的年發病率增加了74%,但初級衛生結果卻沒有全麵改善。這導致淨費用增加56093澳元。GDM婦女的嬰兒在改變後新生兒低血糖率和特殊護理托兒所入院率較低,表明疾病譜係較輕。
結論GDM診斷的新標準增加了GDM的發病率和GDM護理的總成本。在短期結果沒有明顯變化的情況下,驗證其他診斷係統可能需要在使用這些標準下的普遍篩查和治療的隊列中進行更長期的研究。
- 產科
- 母親的藥
- 胎兒醫學
這是一篇開放獲取的文章,按照創作共用署名非商業性(CC BY-NC 4.0)許可發布,該許可允許其他人以非商業性的方式發布、混編、改編、構建本作品,並以不同的條款授權他們的衍生作品,前提是原創作品被正確引用,給予適當的榮譽,任何更改都被注明,且使用是非商業性的。看到的:http://creativecommons.org/licenses/by-nc/4.0/.
來自Altmetric.com的統計
本研究的優勢和局限性
澳大利亞是根據國際妊娠期糖尿病協會研究小組的新標準引入妊娠期糖尿病(GDM)普遍篩查的唯一西方主要國家之一,而且在評估與健康結果的任何潛在改善相比,每年發病率增加和護理費用增加的擔憂方麵具有獨特的優勢。
對過去被視為正常的女性的診斷增加和“過度醫療化”的擔憂,讓許多國家有理由謹慎采用新標準。我們的研究結果可能有助於有關公共衛生政策的決策,盡管研究結果適用於單個大型中心的臨床政策變化。這可能也強調了對GDM患者及其在該係統下治療的嬰兒進行長期隨訪的必要性。
與任何大型回顧性審計一樣,數據分析存在潛在的方法缺陷,包括未被識別的選擇偏差和混雜。我們評估了在一個大的隊列(而不是一個特定的亞組)上采用這些標準的影響,以試圖評估作為公共衛生政策“整體”替代品的結果和成本。研究結果應該與單一中心的臨床政策變化有關,並增加在更廣泛的公眾範圍內采用該政策的辯論。
評估GDM診斷標準變化的一個主要問題在於無法回顧性地確定那些在舊係統下可能診斷不足的人,並評估其結果。因此,我們評估了對一個大型三級醫院整體的影響,並量化了與增加的負擔或護理相關的成本。
簡介
澳大利亞妊娠期糖尿病協會(ADIPS) 2014年發表共識聲明後,澳大利亞妊娠期糖尿病(GDM)的診斷標準發生了變化。1批準支持國際妊娠糖尿病協會研究小組(IADPSG)的建議2(見表1).這些研究反過來使用了來自高血糖和不良妊娠結局(HAPO)研究的數據,3.這是一項大型、前瞻性、觀察性研究,研究空腹葡萄糖耐量試驗(GTT)中血糖水平升高(BGLs)對最終不良妊娠結局的影響。
此前,澳大利亞GDM的診斷標準源自於1991年發表的ADIPS共識聲明4並在1998年再次得到認可5(見表1).這是基於觀察到的分布BGLs檢測孕婦在各產科中心。在過去的20年裏,包括我們在內的許多澳大利亞婦產中心都廣泛使用這些較老的標準。
自引入新標準以來,人們關注的焦點集中在這些新標準將導致GDM年度發病率的預期增加,以及由此產生的工作量影響。早期估計每年增長35%6隨後的數據表明,在某些種群中,這一比例幾乎翻了一番。7盡管澳大利亞的許多大型產科中心都采用了新標準,但2016年的一項調查發現,澳大利亞的收養情況參差不齊8盡管世衛組織批準了這些標準,但尚未得到國際社會的接受。9 - 11
盡管HAPO的作者從來沒有打算提出GDM的具體年度發病率,但重要的是要記住,新標準和建議的相對風險降低來自於未治療的人群。它們不是通過將新標準與任何其他現有的診斷方法進行比較而得出的。雖然這種變化可能對診斷的一致性很重要,並可能對以前未被診斷為GDM的個體產生重要的臨床結果,但評估是否在大規模人群中出現了任何改善也很重要,如果是的話,他們是否值得增加護理成本。
我們的目的是評估這一變化對一家大型三級婦產醫院的影響,方法是在采用新標準之前和之後立即檢查兩組孕婦的預篩查隊列。具體來說,我們希望檢查GDM年度發病率的增加,為GDM采用的高風險模型分配適當的護理成本,並將其與新標準所依據的所有醫院範圍內HAPO結果的變化進行比較。
患者和方法
由於2015年中我院引入了新的GDM診斷標準,我們選擇2014年作為1991/1998 ADIPS標準下的最後一個完整的診斷日曆年4個52016年是根據新IADPSG標準確診的第一個全年。2所有在醫院接受護理和分娩的婦女都被納入分析範圍,排除的範圍僅限於既存的糖尿病(即那些沒有接受GDM篩查的人)和多胎妊娠(HAPO試驗的排除標準)。澳大利亞的婦女在24至28周期間接受GDM的普遍篩查。
研究期間的臨床護理分為三組:沒有GDM的組、GDM通過飲食措施管理組和GDM需要胰島素治療組。對於臨床審查的場合,如產前診所谘詢、小組班和電話谘詢以及妊娠日托住院,費用是根據機構業務績效報告股收集的相關保健專業人員的“平均服務場合”數字估計的。消耗品和藥物的費用參照了藥房時間表。醫療保險福利表被認為是超聲服務成本的最可重複性和最有效的估計。所有成本都是根據2016年底的數據估算的,因此不需要調整2014年的消費者價格指數(cpi)數據或其他潛在的通脹變化。
我們醫院的住院護理費用主要包括母親的“臥床天數”(主要是剖腹產比順產增加)或嬰兒入住特殊護理托兒所(SCN)或新生兒重症監護室(NICU)。如果在這兩種結果中發現任何差異,將評估住院費用。GDM女性與非GDM女性在護理方麵的唯一區別是兩次自我收集1-2天的BGL,這被認為是一個不足以量化的顯著成本。
被診斷為GDM的女性接受了3小時的糖尿病教育、營養學家和物理治療師的小組課程。此外,大多數孕婦還與一名營養師進行一對一的隨訪,與糖尿病教育工作者進行電話谘詢,額外開設兩家產前診所,由產科顧問醫生而不是助產士或初級醫務人員進行評估,並進行生長超聲檢查。他們還需要一個血糖計和試紙。
如果飲食措施不能將BGLs控製在可接受的水平,他們還需要胰島素,與糖尿病教育人員一對一的交流,額外的產前診所,通常是第二次生長掃描,有時通過心髒造影(CTG)監測胎兒心率。
收集每組的人口統計數據,包括年齡、體重指數、先前存在的多囊卵巢綜合征(PCOS)、吸煙、胎次和是否進行過剖宮產(下子宮剖宮產,LUSCS)。
主要結果是新標準所依據的結果,即剖宮產率、妊娠期高血壓、出生體重大於90百分位、早產小於37周。2
其他產婦結局包括引產、器具分娩、三度撕裂和產後出血。其他胎兒結局包括大於第95百分位,小於第10百分位,進入SCN或NICU,估計胎齡,早產小於34周,呼吸窘迫,需要光治療的黃疸,低血糖,死產,新生兒死亡和5分鍾時Apgar評分小於7分。分娩創傷最初被納入研究結果,但後來由於研究過程中編碼實踐的改變而被刪除,這人為地降低了總記錄率。
新生兒出生體重按百分位數繪製,如最新的澳大利亞出生圖表所述。12新生兒低血糖定義為病房測得的BGL低於2.6 mmol/L。
對整個醫院隊列的孕產婦和新生兒結局進行了檢查(以檢查作為醫院衛生政策的變化),並僅對2014年(政策改變前)診斷為GDM的女性與2016年(政策改變後)的女性進行了比較。
數據由機構質量和安全部門從產婦護理信息係統(GE醫療,Little Chalfont, UK)前瞻性收集,並以MS Excel電子表格(Microsoft, Redmond, USA)進行整理。數據分析後,選擇人口統計和結果感興趣。采用描述性統計方法比較產婦和新生兒的特征。離散變量在表中報告為總數,括號內為百分比,連續變量報告為平均值,括號內為95% ci。單因素分析采用Fisher確切檢驗或Pearson χ分析離散變量2檢驗和連續變量使用Student 's t檢驗。對滿足統計學和臨床意義並有除GDM以外的危險因素記錄的任何結果進行logistic回歸多因素分析。P值報告在所有表格的最後一列,小於0.05被認為具有統計學意義,並以粗體突出顯示。采用STATA V.9.2 (StataCorp)進行統計分析。
患者和公眾的參與
這是一項匿名的回顧性審計,因此,患者和公眾不需要直接參與研究的招募或進行。事實上,重點是評估這一臨床健康政策對整個患者隊列的影響,而不是亞組或個人的結果。
結果
人口統計和健康結果
2014年有7010名孕婦被診斷為GDM 416名(發生率5.93%),2016年有7488名孕婦被診斷為GDM 774名(發生率10.3%)。兩組人群的人口統計數據見表2.
盡管第二組在統計上明顯年長,但平均隻相差4個月。多囊症的診斷率較高,但總體比率較低,可能漏報。這兩個發現在統計學上有顯著意義,但不太可能與臨床相關。GDM年發病率73.7%的相對增長最有可能歸因於診斷的變化,而不是任何人口統計學因素的變化。
整個隊列的產婦結果顯示在表3胎兒在表4, HAPO/IADPSG的結果以粗體突出顯示。
在引入新的GDM標準之後,HAPO研究的亞分析報告的主要結果在全醫院範圍內似乎沒有下降,特別是在妊娠出生體重>90百分位、剖宮產、妊娠高血壓疾病或<37周早產方麵。然而,在全醫院範圍內,新生兒死亡率和出生體重在胎兒結局中超過95%的下降,而引產和器械分娩在產婦結局中上升。新生兒死亡率的下降是無法解釋的,幾乎總是發生在早產兒的極端階段,絕對差異很低,為0.2%。最可能歸因於GDM診斷的收緊的變化是超大嬰兒的數量略有減少。
GDM的產婦和胎兒結局顯示在表5和表6,分別。在GDM的母親中,三度淚的年發生率從5.29%降低到2.58%。新生兒低血糖的發生率(從9.62%下降到5.94%)和SCN的入院率(從12.5%下降到7.75%)也有所下降。
醫療費用
沒有GDM的婦女的平均產前護理包費用為923澳元,而15%需要產後護理的婦女的費用為1742澳元(當需要額外的診所、CTG和羊水監測時)。不需要胰島素的GDM患者的護理包為2026澳元,需要胰島素的患者為2534澳元(或3826澳元,如果從36周開始進行CTG監測:在研究期間審計,50%的患者發生了這種情況)。
2014年,210名GDM女性接受了飲食控製,206名需要胰島素。GDM的護理成本計算如下:
GDM飲食控製:
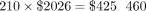
GDM胰島素控製:
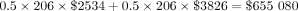
總額= 1 080 540美元。
2016年,413名GDM患者接受了飲食控製,361人需要胰島素。GDM的護理成本計算如下:
GDM飲食控製:
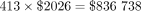
GDM胰島素控製:
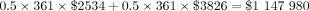
總額= 1 984 718美元。
因此,護理GDM婦女的總費用增加了904 178澳元。通過將標準護理費用歸因於GDM的過度診斷,可以確定淨費用增加。如果我們將2014年GDM的發病率四舍五入到6%,並將其與2016年分娩的總數量(n=7420)一起使用,如果標準沒有改變,診斷為GDM的女性的大致數量將為: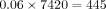 .GDM的大約額外病例數是2016年的總數(n=774)減去這個數字(n=445),即:
.GDM的大約額外病例數是2016年的總數(n=774)減去這個數字(n=445),即: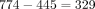 .然後,我們可以將這個數字應用到常規護理(記住,接受常規護理的患者中有15%需要後期監測)如下:
.然後,我們可以將這個數字應用到常規護理(記住,接受常規護理的患者中有15%需要後期監測)如下:
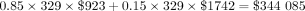
表示產前資源變化的淨費用是費用總額增加減去這個數字:
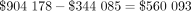
因此,由於標準的改變,醫院大約花費56093澳元照顧GDM婦女。
討論
HAPO3.是一項具有裏程碑意義的研究,原因有幾個,即其龐大的規模(超過2.5萬名孕婦),穩健的統計方法,以及它的目標是統一國際上對GDM的重要性和最佳診斷方法的不同觀點。的IADPSG subanalysis2使用重要的臨床結果來確定75 g GTT內診斷GDM的臨界值的“最佳擬合”:大多數是在臨床護理中常規測量的(除了臍帶c肽和胎兒脂肪分布)。最終的建議是,所有女性(無論基線風險如何)空腹時GTT水平高於5.1 mmol/L, 1小時時GTT水平高於10 mmol/L, 2小時時GTT水平高於8.5 mmol/L,被認為是診斷性的。
盡管世衛組織發表聲明支持新標準,13以這種方式篩查GDM在國際上沒有得到認可。在英國指導護理的國家健康和護理卓越研究所可能是最顯著的例子,它建議隻篩查那些有危險因素的患者,空腹時使用大於或等於5.6 mmol/L的水平,2小時時使用7.8 mmol/L的水平。9一項複雜的經濟評估發現,這種方法在他們的人群中更有效,14更早的一項經濟評估發現,目前常規診斷孕婦是否患有高血糖是不劃算的。15後者也建議進一步研究受GDM影響的婦女和嬰兒的長期健康結果和更經濟有效的治療GDM的方法,我們的手稿的發現重申了這一觀點。
對美國人口的經濟評估也傾向於支持現有的篩查標準,16日至18日盡管與英國和澳大利亞相比,研究方法不那麼穩健,現有的篩查方法也不同。最新的Cochrane評論得出結論,沒有足夠的證據表明GDM的任何一種篩查方法優於另一種。19
新標準是對澳大利亞既定做法的重大改變。取消非空腹血糖挑戰試驗(GCT)和在GTT上引入1小時血糖指標(BGL)都是新的。空腹血糖由大於等於5.5 ~ 5.1 mmol/L收緊,2小時血糖由大於等於8.0 ~ 8.5 mmol/L緩解。一些研究試圖檢查在新係統下被診斷為GDM但在舊係統下未被診斷為GDM的患者的結果。20 - 22一般來說,他們報告的不良結果風險較高的群體(特別是剖腹產和大嬰兒)可能之前被低估,但這種方法是有缺陷的,因為取消了GCT和引入了之前未經測試的1小時BGL。因此,不可能對那些可能在GCT上有假陰性或那些可能隻在新的1小時水平上檢測出陽性的人的結果進行回顧性檢查。不幸的是,當篩查改變(而不是修改)時,這是所有回顧性檢查GDM的研究的一個主要固有弱點,隻有通過檢查兩種不同診斷係統的大型前瞻性研究才能克服。這至少需要多中心或更有可能的國際合作來招募合適的數據:考慮到國際上對不同診斷標準的分歧,以及大量的時間和計劃一個與HAPO研究相似的方法(盡管有兩個組進行比較)的試驗,這一前景似乎不太可能。
本研究采用的另一種方法是量化臨床結果的任何總體變化,並將成本歸因於護理負擔的增加,並確定任何總體結果的改善。
這項研究的優勢包括使用一個單一的、大型的、三級中心,在研究期間擁有統一的城市集水區和相對穩定的人口統計數據。這個數字很大,每個隊列中每年有7000多名新生兒,護理成本可以由一個建立的機構業務業績報告單元量化。結果很容易從現有的數據管理係統中識別,通常是分類的(通常是二元的),不需要進一步廣泛的調查或統計分析。
該研究的弱點總是在回顧性數據中固有的,包括潛在的治療或確定偏差。與精心設計的前瞻性試驗相比,回顧性比較兩個使用不同診斷方法的大隊列總是比通常具有更大的不確定性。在新的標準下,我們無法確定2014年的“屏幕陰性”人群中誰的屏幕陽性(反之亦然),因此必須做出許多關於背景人口統計是相同的假設。由於我們在一個中心內研究了一個大隊列,有嚴格的分區邊界,在兩年內沒有變化,並分析了所有可行收集的背景數據,我們試圖滿足平等人口統計的假設,但這將始終是一個不確定性。
我們證明了GDM的發病率相對增加了74%,但我們無法證明整個醫院的主要結果在統計學上有任何顯著改善。非常大的嬰兒(大於第95百分位)的發生率可能有小幅改善,但變化很小(0.7%),大於第90百分位的嬰兒沒有變化。分娩創傷的明顯改善是由於編碼做法的改變(並作為結果刪除),新生兒死亡率的改善無法解釋,但絕對值很低(0.2%)。後者往往局限於在GDM常規篩查之前出生的極端早產嬰兒。值得注意的是,在回顧性分析中,這些發現可能會受到未被識別的選擇偏差或混淆,並形成對GDM女性護理的更大爭論的一部分。
我們可以合理地假設,在整個醫院範圍內的變化如此之小的情況下,現在被診斷為GDM的僅僅是一個風險較低的隊列。通過分析GDM患者在改變前後的相同結果,這在一定程度上得到了證實,但並不完全。雖然剖腹產率、高血壓疾病、早產和巨大兒等主要結果似乎沒有改變,但三度淚減少了,被診斷為低血糖並進入SCN的嬰兒數量大幅減少。這表明GDM譜係中較輕的女性所代表的診斷增加了。
我們還證明了每年淨成本增加超過50萬澳元。這主要是由於對所有GDM婦女采用了“高風險”護理模式。由於沒有發現分娩方式或送入NICU/SCN的總體變化,因此沒有檢查住院費用。在較小的隊列中,特別是那些前瞻性分析的隊列中,檢查患者級別的數據並直接分配產前和產後初期的護理成本是值得的。的一些結果差異表5和表6在篩查陽性的婦女的結果中,這些前瞻性數據和未確認的成本變化(包括住院護理)可能會被揭示出來。雖然總體成本似乎沒有在短期內因顯著改善的結果而得到補償,但在對GDM患者及其在該係統下治療的嬰兒的長期分析中,可能會出現無法量化的健康結果。
雖然新標準在統一診斷和避免不良結果方麵的努力值得稱讚,並可能改善了以前未診斷為GDM的婦女亞組的臨床結果,但缺乏高質量的證據支持其優於其他診斷係統。因此,需要在三個主要領域進行進一步研究。首先,有前瞻性的(理想的隨機對照試驗)證據來檢驗這種診斷係統對世界各地使用的其他係統的影響是可取的。其次,GDM婦女及其子女的長期結果可能會發現,在本研究中提出的即時分析中沒有考慮到的健康益處,例如,兒童肥胖率的改善。與最初的保健費用增加相比,確實可能有可量化的費用節省,但必須采取適當的預算措施,確保最初的保健醫院得到充分償還。最後,研究更經濟的產前管理GDM婦女的方法是很重要的,特別是在風險較低的群體中,例如,那些容易通過簡單的飲食措施控製的人,或目前正在使用胰島素的人越來越多地使用二甲雙胍。
結論
由於診斷標準的改變和護理成本的增加,GDM的年度發病率立即顯著增加,但似乎沒有立即的臨床結果發生明顯變化。特別是,巨大兒率(>90百分位)、剖腹產率和37周以下早產率保持不變。我們認為,在確認HAPO/IADPSG標準優於其他診斷係統之前,這些結果增加了對長期數據的需求。這些數據將需要從按照這些標準進行普遍常規篩查的隊列中獲得,並將可量化的健康效益與我們在這裏報告的即時護理成本的增加進行比較。
參考文獻
腳注
病人同意發表不是必需的。
貢獻者通訊作者(TC)負責研究設計、文獻綜述、數據收集和分析、臨床結果解釋、稿件撰寫和提交決定。TC負責整體內容,並擔任擔保人。SPB監督了該項目,並以顧問的身份對上述所有工作作出了貢獻。美聯社對計劃和執行適當的統計分析和數據解釋做出了貢獻。所有作者都參與了最終審稿和最終投稿。
資金澳大利亞和新西蘭皇家婦產科學院,授予Luke Proposch圍產期研究獎學金給通訊作者,以資助這項研究。通訊作者對研究中的數據有充分的訪問權,並對提交發表的決定負有最終責任。
免責聲明這在研究設計、數據收集、分析和解釋、撰寫報告或決定提交出版方麵沒有任何作用。
相互競爭的利益沒有宣布。
倫理批準該研究被機構研究和倫理委員會批準為匿名審計,在分析前刪除識別信息。
來源和同行評審不是委托;外部同行評議。
數據共享聲明該研究沒有未發表的數據。


