條文本
摘要
目標探討剖宮產(CS)出生與體脂率(BF%)、體重指數(BMI)及兒童早期超重或肥胖的關係。
設計前瞻性縱向隊列研究。
設置妊娠終點篩查後的嬰兒:評估對神經和營養終點隊列的縱向影響。
參與者2007年11月至2011年2月,科克大學婦產醫院從妊娠終點篩查研究中招募的母親所生的嬰兒。
結果測量根據國際肥胖工作組的標準定義的超重或肥胖。
結果1305例嬰兒中,362例(27.8%)由CS分娩。回歸分析顯示,分娩方式不同,2個月時BF%無顯著差異。與順產出生的嬰兒相比,CS出生的嬰兒在6個月時的平均BMI更高(調整後的平均差值=0.24;95% CI 0.06 ~ 0.41, p值=0.009)。兩歲時,暴露組超重或肥胖的風險沒有差異。5歲時,產前CS與超重或肥胖風險之間的相關性無統計學意義(調整後相對風險比,aRRR=1.37;95% CI 0.69 ~ 2.69),當將出生時巨大兒的兒童排除在模型之外時,相關性仍無統計學意義(aRRR=0.86;95% CI 0.36至2.08)。
結論在6個月大時,CS出生的孩子的BMI明顯更高,但這種情況不會持續到未來的童年。沒有證據支持分娩方式和兒童肥胖的長期風險之間的聯係。
- 剖腹產
- 身體成分
- 身體脂肪
- 肥胖
- 童年
- 愛爾蘭
這是一篇開放獲取的文章,根據創作共用署名非商業(CC BY-NC 4.0)許可證發布,該許可證允許其他人以非商業方式分發、混音、改編、在此基礎上進行構建,並以不同的條款許可其衍生作品,前提是正確引用原始作品,給予適當的榮譽,任何更改都已注明,並且使用是非商業性的。看到的:http://creativecommons.org/licenses/by-nc/4.0/.
數據來自Altmetric.com
本研究的優勢和局限性
數據來自一項表型良好的當代前瞻性縱向隊列研究。
體脂率測定采用空氣置換容積描記法作為金標準方法。
一個限製是無法獲得孕婦孕前體重指數。
2歲和5歲的超重和肥胖病例數量有限。
簡介
近幾十年來,世界範圍內的剖腹產率大幅上升,在一些國家,剖腹產率現已超過50%。1全球剖腹產率上升的原因是多因素的,包括剖腹產後陰道分娩的下降、醫生對訴訟的恐懼、產婦的要求、由於更多地使用輔助生殖技術和獲得私人健康保險而導致的多胎妊娠。2 - 7日
盡管及時的CS既必要又能挽救生命,例如,在難產、橫臥和胎兒窘迫/妥協的情況下,它仍然會傳達並發症。對母親來說,這些因素包括住院時間延長、感染和出血,以及嬰兒出現呼吸道並發症的風險增加,因此需要住進新生兒重症監護室。8
出生體重是最常用的宮內生長指標;然而,出生時的身體構成,脂肪和無脂肪質量的相對比例可以提供更準確的圖像。9我們回顧性研究表明,新生兒體脂率(BF%)與CS風險的關係比出生體重更密切。10因此,相反,BF%的變化可能是未來健康狀況的早期和更敏感的指標。據推測,異常出生體重與未來心髒代謝疾病之間的聯係11在整個生命過程中,與出生體重的差異相比,早期身體組成的差異可能更接近。9
CS本身一直與晚年肥胖風險增加有關,盡管研究還沒有定論。12 - 14也不清楚這種增加的風險是否與擇期/產前CS或分娩中的緊急CS/CS有關。由於文獻有限,做出這種區分具有挑戰性,以至於最新的關於該主題的係統綜述和元分析(2018年)進行了包括所有CS的分析,但沒有進行區分。15一些研究論文已經能夠區分選擇性CS和緊急CS,但這些都受到樣本量小的限製。16日至18日在分娩過程中,胎膜更有可能破裂,從而使嬰兒暴露於陰道微生物群中。19然而,選擇性CS出生的嬰兒缺乏接觸陰道微生物菌群,其中膜更有可能完好無損,已被認為是晚年肥胖風險增加的主要因果機製。20 - 22有些人對此表示異議23日24;然而,來自動物實驗的可靠數據證明了CS在兒童肥胖發展中的潛在因果作用。25
鑒於世界範圍內非醫學指征產前CS的增加,8這種類型的CS代表了兒童肥胖的潛在可改變的風險因素。本研究的目的是通過對母親和她們的孩子進行詳細的臨床表型的良好表型的前瞻性縱向出生隊列,研究CS分娩,特別是產前CS與兒童身體組成和生長之間的關係。我們特別想檢查巨大兒的潛在混淆效應,因為這既是CS的危險因素,也是長期肥胖的危險因素。
方法
數據來源和抽樣人口
數據來自愛爾蘭“低風險”單胎未產婦女妊娠終點前瞻性篩查(SCOPE)研究隊列(ACTRN12607000551493)。www.scopestudy.net/)及其後續前瞻性愛爾蘭出生隊列,SCOPE後的嬰兒:評估神經和營養終點的縱向影響(BASELINE)研究(NCT01498965,www.baselinestudy.net/).
SCOPE和BASELINE研究方法在其他地方有詳細報道。26日27日簡而言之,SCOPE研究的目的是開發臨床和分子篩查方法,以預測妊娠早期健康未生育婦女的胎兒生長受限、先兆子癇和自發性早產。排除標準包括:(1)因基礎醫療條件(慢性高血壓、糖尿病、腎髒疾病、係統性紅斑狼瘡、抗磷脂綜合征、鐮狀細胞病、艾滋病毒)而被認為存在胎兒生長受限、先兆子癇或自發性早產的高風險,既往宮頸刀錐活檢,既往流產≥3次或流產≥3次,目前胎膜破裂;(2)有嚴重的子宮異常,已知的嚴重胎兒異常或異常核型或(3)接受了可能改變妊娠結局的幹預(如阿司匹林治療,宮頸縫合)。
簡而言之,基線隊列參與者的母親是在2007年11月至2011年2月期間從科克大學婦產醫院招募的懷孕15±1周的母親。在2579名參與研究的女性中,1774人(69%)給出了書麵知情同意。其中1537人(87%)的嬰兒被納入基線研究。社會人口學、生活方式和身體測量由訓練有素的研究助產士收集。對進入中央訪問的互聯網數據庫(MedSciNet AB,斯德哥爾摩,瑞典)的數據進行了完整的審計試驗。
暴露和結果確定
分娩方式分為四類,即無輔助陰道分娩(VD)、手術分娩(VD)、產前下段CS (LS)和分娩中LSCS。VD手術采用真空抽吸或產鉗進行分娩。
全身密度由電子秤測量的裸體重計算(seca 384;seca,伯明翰,英國)到最接近的克除以身體體積由PEA POD空氣容積描記係統(COSMED,康科德,CA,美國)估計在生命的頭4天和2個月。PEA POD高度符合金標準四室模型,是非侵入性、快速和安全的。10 28 29
基於身體密度和身體成分的雙室模型(脂肪和無脂肪質量),使用Fomon建立的數值,28主要結果BF%計算如下:([脂肪質量,kg/體重,kg]×100)。
兒童的身高和體重由一名訓練有素的訪談者使用標準化的方案和醫學認可的儀器測量。出生時,2個月,6個月,1歲,2歲和5歲,體重指數(BMI),單位為kg/m2是為每個孩子計算的。根據國際肥胖特別工作組(IOTF)的標準,在2歲和5歲時,BMI被分為瘦、正常、超重或肥胖。30 31IOTF分類從2歲開始。
以下是文獻中報道的潛在混雜因素12-14 32 33包括先天的:母親年齡、教育程度、種族、婚姻狀況、嬰兒性別、母親懷孕期間是否吸煙、母親第一次產前檢查時BMI、胎齡(分娩時)、出生體重和子癇前期。例如,吸煙是一個潛在的混雜因素,因為它是CS出生的風險因素34以及兒童肥胖。35
統計分析
采用Stata V.14SE (StataCorp LP College Station, TX, USA)進行統計分析。分類變量用頻率(n)和百分比(%)來描述。數值變量描述使用平均值(SD)或中位數(IQR)。
粗線性回歸模型和調整線性回歸模型用於檢驗輸送方式和BF%之間的關係。線性回歸模型也被用來評估分娩方式和BMI之間的關聯作為一個連續的測量。
使用粗的和調整後的多項邏輯回歸模型來檢驗分娩方式與超重或肥胖風險之間的關係。線性和多項邏輯回歸模型的校正平均差異和校正相對風險比(aRRR)分別以95% ci計算。無輔助VD為參考類別,正常BMI為多項logistic回歸模型的基礎結果。以出生體重>4000 g或≤4000 g定義是否為巨大體為標準對模型進行分層。我們還探討了嬰兒性別的互動。p < 0.05為有統計學意義。
病人參與
參與者沒有參與確定研究問題,結果測量,包括研究設計和解釋或撰寫這篇論文。研究結果將通過研究網站、社交媒體、信息晚會和時事通訊傳播。
結果
在1305名嬰兒中,943名(72.3%)是經陰道分娩的。其餘的分娩(27.8%)由CS分娩;產前LSCS(12.0%)及分娩時LSCS (15.8%) (表1).13.0%的嬰兒出生時為巨大兒(>4000 g);11.0%大胎齡(>為定製出生體重百分位數的第90百分位數)。在2歲時,116名(10.9%)兒童超重或肥胖(使用IOTF截點)。5歲時,分別為118例(14.5%)。2月齡時,平均(SD) BF%計算為21.8%(±4.3%)。BF%近似於正態分布。
四種出生模式下,六個時間點的平均體重指數在圖1以及所有陰道分娩和CS分娩圖2.不同分娩方式的BMI差異最大發生在6月齡。6個月時,順產嬰兒和CS出生嬰兒的平均BMI為17.3 kg/m2和17.6 kg/m2,分別。
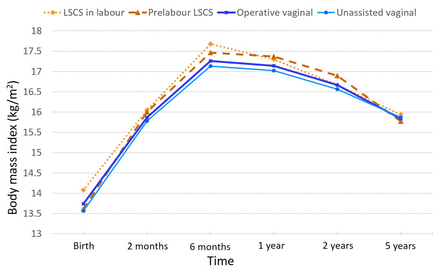
從出生到5歲的平均BMI:請注意,時間軸已擴展到1歲以下,以便更清晰地顯示。BMI,身體質量指數;LSCS,下段剖腹產。
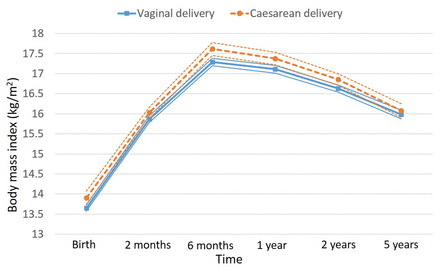
從出生到5歲的平均BMI, 95%置信區間(ci)在平均BMI細線附近。95% ci在6月齡時沒有重疊。請注意,時間軸已擴展到1歲以下,以便更清晰地顯示。BMI,身體質量指數。
在分娩模式中,主要和次要結局、BF%和BMI的缺失數據分別平均分布。因此,缺失的數據不太可能影響結果或結論(在線補充表1).
分娩方式和2月齡BF%
2月齡時,產前CS與BF%之間無相關性(調整後BF%平均差=0.46;95% CI−0.46至1.40)和分娩時的LSCS(調整後BF%平均差異=0.07;95% CI−0.88至0.73)與非輔助VD分娩的兒童相比(表2).
分娩方式和6個月、2歲和5歲時的BMI
與順產出生的嬰兒相比,CS出生的嬰兒在6個月時的平均BMI顯著升高(調整後的BMI平均差=0.24;95% CI 0.06 ~ 0.41, p值=0.009)。對非巨大兒嬰兒進行限製性分析,調整後BMI平均差=0.26;95% CI 0.07 ~ 0.45, p值=0.008。
然而,性別差異無統計學意義(相互作用項的p值為0.70;在線補充圖1).
產前CS (aRRR=1.38;95% CI 0.73 ~ 2.62)或分娩時LSCS (aRRR=0.88;95% CI 0.48至1.61)和2歲時超重或肥胖的風險,與參考組相比(表3).對2歲非巨大兒嬰兒的限製性分析結果顯示,產前CS與超重和肥胖風險之間的相關性為(aRRR=0.95;95% CI 0.44 ~ 2.05)和分娩時LSCS (aRRR=0.89;95% CI 0.44至1.82)(在線補充表2).
5歲時,產前CS與超重或肥胖風險之間無顯著相關性(aRRR=1.37;95%置信區間0.69至2.69)(表4).分娩時LSCS與超重或肥胖風險之間也沒有關聯(aRRR=1.69;95% CI 0.92 ~ 3.08)。對5歲非巨大兒嬰兒的限製性分析結果顯示,產前CS與超重和肥胖風險之間的相關性為(aRRR=0.86;95% CI 0.36 ~ 2.08)和分娩時LSCS (aRRR=2.37;95% CI 1.19至4.68)(在線補充表3).
討論
主要發現
兩種分娩方式在2月齡時BF%無顯著差異。CS和VD出生的嬰兒6個月時BMI有統計學差異。CS出生的嬰兒平均BMI較高。沒有證據支持產前CS與我們的次要結局(2歲和5歲時超重或肥胖)之間的聯係。
優勢和局限性
一個主要優勢是來自表型良好的前瞻性縱向隊列的數據的可用性,該隊列是BF%可用數據最多的隊列之一。這使我們能夠調查懷孕前吸煙等因素的作用,這些因素通常無法從以前或現有的隊列中獲得。此外,我們使用了被認為是金標準方法的空氣置換體積描記術獲得的身體成分的穩健測量。
一個同質樣本,其中98%的隊列參與者是白種人,初產婦和“低風險”27可能會限製這些發現在異質人群中的普遍性。然而,隊列反映了愛爾蘭育齡婦女的人口統計數據(15-49歲),其中93%是白人婦女。36無法獲得可變的孕前BMI;這個變量衰減了效應大小估計為零12在之前的研究中。妊娠15周時的BMI是孕前BMI的一個很好的替代指標,因為15周是懷孕期間大多數體重增加的時間之前。有研究表明,CS出生和兒童肥胖之間的任何關聯都是由於CS期間使用的抗生素,CS分娩作為一個代理;然而,這一主張並沒有得到證據的支持。37 38主要限製是2歲和5歲的病例數量較少。
解釋
幾項係統綜述和薈萃分析已經探討了CS分娩與後代超重或肥胖之間的關係。12 14 15 39最常見的發現是正相關。我們的發現與丹麥一項前瞻性隊列研究中2010年出生的嬰兒的發現相似,該研究發現,從出生到5歲,不同分娩方式的BMI差異最大,出現在6個月大的時候,而且這種差異沒有延續到5歲以後的童年。38此外,與本研究相似的是,不同輸送方式的BF%沒有顯著差異。值得強調的是,生命的頭兩年已被確定為一個關鍵的發育窗口,在此期間,生長和發育的擾動更有可能導致終身後遺症。40丹麥的這項研究,和我們的研究一樣,係統回顧和薈萃分析也報道過,13 32在出生方式上沒有發現性別特有的生長模式。這表明在人類中,CS出生可能不會像在小鼠研究中觀察到的那樣影響性別特異性的生長模式。25
來自巴西縱向隊列的兒童脂肪質量指數數據也顯示,CS和VD出生的兒童在6歲時沒有顯著差異。41隨著孩子年齡的增長,CS出生對肥胖風險的影響越來越小,這歸因於其他肥胖風險因素的影響越來越大,如缺乏運動、家庭飲食習慣、看電視(和使用其他電子設備)。42事實上,一項利用兄弟姐妹設計的研究將觀察到的CS出生和兒童肥胖之間的聯係歸因於未測量的混雜因素。43
我們的結果與美國波士頓的一項隊列研究的結果不同,該研究發現分娩方式與5歲時超重或肥胖之間存在正相關。37與我們的研究不同,波士頓的研究沒有將CS分娩分為選擇性分娩和緊急分娩,而且不同尋常的是,CS分娩的女孩更多,44這可能表明美國研究的外部有效性降低。
一些研究已經能夠區分擇期/產前CS和分娩中的緊急/LSCS,但這些研究受到樣本量小的限製。16日17然而,據報道,緊急CS出生的嬰兒比選擇性CS出生的嬰兒有更高的兒童肥胖風險。17在5歲時,LSCS在分娩時(胎膜更有可能破裂)與超重或肥胖之間存在關聯,但與產前CS沒有關聯,這表明陰道菌群在兒童超重或肥胖的發生中所起的作用減弱。勞工協會LSCS的一種可能解釋與CS的指征相混淆。該隊列中CS的確切指征尚不清楚。然而,在嬰兒中期,VD和CS嬰兒的BMI軌跡發散,然後在5歲時收斂,這可能表明陰道微生物群的短暫作用。在嬰兒期中期,需要進一步探索CS出生和BMI之間的關係。
在該隊列中,27.8%的CS率與2007年至2011年研究招募期間公布的27.1%至28.6%的全國估計數一致。45這表明了研究結果對愛爾蘭人口的普遍性,尤其是“低風險”的第一次做母親的人。巨大兒(>4000克)的患病率為13.0%,幾乎是另一個高收入國家的兩倍,美國在類似時期為7.5%,這表明愛爾蘭的過度肥胖率基線較高。46一般愛爾蘭人在3歲和5歲時,肥胖和超重的患病率分別為24%和20%47這比在這個隊列中觀察到的要高。這一群體的低風險人群可能解釋了與愛爾蘭普通人群相比,他們超重或肥胖的患病率較低。
結論
我們沒有發現任何證據支持產前CS與兒童早期超重或肥胖之間的關係。2個月和2歲時的結果沒有顯著差異,分娩時剖腹產的孩子超重或肥胖的風險增加,但分娩前剖腹產的孩子5歲時超重或肥胖的風險沒有增加,這表明,至少從長期來看,之前假設的陰道微生物群造成的因果影響也不太可能。
致謝
我們非常感謝同意參加SCOPE研究的孕婦。我們感謝那些允許新生兒參加BASELINE研究的母親們。
參考文獻
腳注
貢獻者GM、FPM、PNB、LCK、SMBM、DMM、JOH和ASK構思並設計了這項研究。GM和ASK對數據進行了分析,所有作者對結果進行了解釋。GM撰寫了文章的初稿,FPM, PNB, LCK, SMBM, DMM, JOH和ASK對重要的知識內容進行了嚴格的修改。所有作者都批準了最終版本,並同意對所有方麵的工作負責。
資金愛爾蘭範圍得到了愛爾蘭衛生研究委員會的支持(CSA 2007/2)。BASELINE隊列研究由愛爾蘭都柏林的國家兒童研究中心和英國食品標準局(批準號:no。TO7060)。轉基因得到了愛爾蘭胎兒和新生兒轉化研究中心(INFANT)的支持。12 / RC / 2272)。其他作者報告沒有與本文相關的支持。
相互競爭的利益沒有宣布。
倫理批準科克教學醫院臨床研究倫理委員會(參考文獻:ECM5(9) 01/07/2008)。
出處和同行評審不是委托;外部同行評審。
數據共享聲明數據可根據要求從SCOPE後的嬰兒:評估對神經和營養終點的縱向影響(BASELINE)研究中獲取。聯係方式可在研究網站上查閱http://www.baselinestudy.net/.
患者發表同意書不是必需的。
請求的權限
如果您希望重用本文的任何或全部內容,請使用下麵的鏈接,該鏈接將帶您到版權清除中心的RightsLink服務。您將能夠快速獲得價格和即時許可,以多種不同的方式重用內容。


