條文本
摘要
背景心房顫動(AF)是一種複雜的疾病。房顫的管理需要持續的患者參與和綜合醫療保健。
目標探討af相關不良臨床結局與以下兩個社會人口學因素之間的關係:教育程度和保險計劃。
設計一項全國性、前瞻性、多中心、隊列試驗。
設置泰國3402例非瓣膜性房顫患者的國家登記。
參與者除教育程度或保險計劃信息缺失的患者外,所有患者均在登記處登記。最後,來自3026例患者的數據(平均年齡67歲,SD 11.3;59%為男性)。
主要的結果36個月隨訪期間全因死亡率、缺血性中風和大出血的發生率。使用限製性平均生存時間(RMST)進行生存分析,並對多個協變量進行調整。受教育程度如下:沒有受過正規教育,小學(1-6年級),中學(7-12年級)和高等教育(高等教育)。
結果大多數患者的文化程度為初級(N=1739, 57.4%)。主要的健康保險計劃是公務員醫療福利計劃(N=1397, 46.2%)和全民保險計劃(N=1333, 44.1%)。隨訪36個月後,248例患者死亡(8.2%),95例發生缺血性卒中(3.1%),136例發生大出血(4.5%)。未接受正規教育的患者死亡時間提前1.78個月(校正RMST差值−1.78;95% CI,−3.25 ~−0.30;p=0.02),並提前1.04個月發生缺血性卒中(校正RMST差−1.04;95% CI,−2.03 ~−0.04;P =0.04)。在考慮健康保險計劃類型時,所有三種臨床結果的rmst均無顯著差異。
結論在泰國,受教育程度與房顫患者的全因死亡率和缺血性中風獨立相關,但不良臨床結果與醫療保險類型無關。
試用注冊號泰國臨床試驗注冊;研究ID: TCTR20160113002。
- 衛生政策
- 公共衛生
- 成人心髒病學
- 血栓栓塞
數據可用性聲明
如有合理要求,可提供資料。支持手稿中所含分析的個人匿名數據將在合理的書麵要求下提供。
這是一篇開放獲取的文章,根據創作共用署名非商業(CC BY-NC 4.0)許可證發布,該許可證允許其他人以非商業方式分發、混音、改編、在此基礎上進行構建,並以不同的條款許可其衍生作品,前提是正確引用原始作品,給予適當的榮譽,任何更改都已注明,並且使用是非商業性的。看到的:http://creativecommons.org/licenses/by-nc/4.0/。
數據來自Altmetric.com
本研究的優勢和局限性
本研究探討了兩種社會人口學因素(即教育程度和醫療保險計劃)與房顫患者不良臨床結局發生之間的關係。
數據來源於大型前瞻性和全國性隊列研究。
不能從隊列試驗的結果中假設因果關係。
一些患者因為信息缺失而被排除在外,這可能導致了選擇偏差。
簡介
心房顫動(AF)是一種常見的心血管疾病,會增加死亡和中風的風險。在過去20年裏,無論一個國家的社會人口統計指數如何,全球房顫的患病率都出現了兩倍的增長。1房顫是一種慢性、複雜和多方麵的疾病。房顫的治療需要患者改變生活方式,堅持慢性治療。2來自多個專業的醫療保健提供者必須共同努力,以優化治療策略。患者本身需要了解疾病及其在自身護理中的責任。
教育是了解自己病情的重要因素。3.事實上,教育已被證明是心血管疾病和癌症死亡率的主要決定因素。4個5對於複雜的慢性疾病,如房顫,患者需要長期堅持藥物治療和生活方式調整。教育程度低的患者與治療不依從性有關,6症狀加重7預後較差。6 8
醫療保健的質量和可及性是影響臨床結果的關鍵因素。在世界範圍內,實現普及醫療保健一直是一個目標。因此,泰國實施了一項名為全民覆蓋計劃(UCS)的醫療保健計劃。9UCS是一個麵向所有沒有資格參加其他政府醫療計劃(即公務員醫療福利計劃(CSMBS)和強製社會保障計劃(SSS))的泰國公民的有利而不起眼的醫療計劃。目前,UCS是泰國最常見的健康保險計劃,覆蓋了70%以上的人口。10UCS於2002年首次實施,目前在全球範圍內被認為是一項非常成功的政策。9 11到2018年,未參保人口數量已從約4700萬人(占總人口的30%)大幅減少到不足40萬人(占總人口的0.06%)。9日10預期壽命從2000年的70.6歲提高到2015年的74.6歲。9然而,在泰國實現普及醫療保健的道路充滿挑戰。與許多低收入和中等收入國家的醫療改革類似,UCS麵臨著財政可持續性和服務質量方麵的問題。9 11由於預算限製,UCS的福利方案不如CSMBS全麵。9既往研究表明,CSMBS受益人的臨床結果優於UCS受益人。12日13在過去十年中,UCS通過加強其初級醫療保健係統和擴大其福利方案來應對這一問題。9然而,這些改進的影響還有待調查。教育和健康覆蓋都是臨床結果的主要決定因素。在泰國這樣的中等收入國家,政府在這兩個領域提供的服務仍在發展中。在本隊列試驗中,我們前瞻性地分析了在泰國國家登記處登記的房顫患者。我們旨在探討兩種社會人口學因素(即教育程度和保險計劃)是否與這些患者的全因死亡率、缺血性中風和大出血的不良臨床結果相關,而不考慮其他合並症。我們相信,這項研究的結果可以為泰國以及其他實施類似政策的低收入和中等收入國家的教育和保險計劃差異提供新的見解。
方法
參與者選擇
在2014年至2017年期間,泰國各地的房顫患者連續被納入泰國非瓣膜性房顫患者抗血栓藥物使用和最佳國際標準化比率(INR)水平隊列(COOL-AF)注冊。COOL-AF研究的細節已經在其他地方報道過。14簡單地說,年齡為> - 18歲且心電圖證實房顫的患者符合入選條件。排除標準14(1) 3個月內缺血性中風,(2)可增加出血風險的血液學疾病,(3)機械假瓣膜或瓣膜修補,(4)風濕性瓣膜疾病或嚴重瓣膜疾病,(5)伴有短暫可逆原因的房顫,(6)目前正在參加臨床試驗,(7)預期壽命<3年,(8)懷孕,(9)無法參加隨訪和(10)拒絕參與研究。所有入組患者均獲得書麵知情同意。14
這項研究包括所有登記在案的患者,除了那些教育程度或保險計劃信息缺失的患者。被排除在本研究之外的患者在隨訪結束前仍留在主登記處(在線補充附錄圖1).
數據收集
基線數據包括人口統計、教育程度、保險計劃、病史和服用的藥物,這些數據來自於登記時的醫療記錄和患者訪談。教育程度數據為自我報告。患者或其家屬填寫醫院登記表中的教育程度問卷。保險計劃信息與政府數據庫集中連接,並可在患者的醫療記錄中查閱。對所有患者進行前瞻性隨訪,以確定任何原因、缺血性中風或大出血的死亡終點。在36個月的隨訪期結束前,每6個月從病曆和電話采訪中收集不良結果的數據。所有不良結果事件均經評審委員會驗證。根據標準標準定義缺血性卒中和大出血。15日16
數據分類
教育程度的定義如下:無正規教育、初等教育(1-6年級)、中等教育(7-12年級)和高等教育(即高等教育或中等教育以上的教育)。保險計劃的類別如下:(1)為非政府雇員提供的強製性供款計劃(SSS);(2)為政府雇員提供的附帶福利——公務員綜合福利計劃;(3) UCS,為未被第(1)或第(2)項覆蓋的所有泰國公民提供的非繳費保險計劃;(4)非政府基礎的計劃(NGS),包括私人保險,選擇退出計劃和自付。
根據標準指南,2中風和出血風險評估采用充血性心力衰竭、高血壓、年齡≥75歲(翻倍)、糖尿病、中風(翻倍)、血管疾病、年齡65-74歲和性別(女性)(CHA2DS2VASc)、高血壓、腎/肝功能異常(各1分)、中風、出血史或易感、INR不穩定、老年(> - 65歲)、藥物/酒精伴發(各1分)(HASBLED)評分。一般來說,沒有臨床腦卒中危險因素的患者通常不需要抗凝治療,而有腦卒中危險因素的患者(即CHA2DS2VASc≥2)可能受益於抗凝劑。2HASBLED是一種出血風險評分。HASBLED得分越高,出血風險越高。2
抗凝劑類型分為無抗凝劑、維生素K拮抗劑(VKA)和直接口服抗凝劑(DOAC)。
統計分析
所有分析均使用SAS軟件,即SAS OnDemand for academic (SAS Institute)的V.9.4_M6。分類變量用數字和百分比表示,連續變量用均值和sd表示。采用卡方和單向方差分析比較基線特征的差異。
在SAS/STAT軟件V.15.1中使用LIFETEST和RMSTREG程序,通過限製性平均生存時間(RMST)分析評估事件概率。我們最初選擇使用Cox比例風險模型進行分析。然而,所有三個主要結果的比例風險假設都被違背了(即,基於加權Schoenfeld殘差的p<0.05 (在線補充附錄表1))。選擇RMST分析作為替代方法。RMST相當於到某一固定時間點的整個生存曲線下的麵積。它被廣泛提倡作為考克斯比例風險模型的替代方案,特別是在違反比例性的情況下。17 18
在這裏,我們使用Kaplan-Meier方法計算RMST到36個月的時間範圍,用於生存概率估計。然後利用偽值線性回歸模型對RMST進行多協變量調整。19模型由年齡、性別、文化程度、保險計劃、抗凝劑種類、CHA組成2DS2VASc和HASBLED評分。我們還計算了隨訪結束時仍活著的患者缺血性中風和大出血的校正RMST,以解釋死亡的競爭風險。20.結果顯示為每個協變量的RMSTs和95% CI的差異。
RMST差異估計了36個月期間無事件時間的月增減。所有組間比較均報告P值。p值<0.05被認為是顯著的。
結果
參與者
COOL-AF登記包括3402例患者。其中,376例患者資料不完整,被排除在研究之外(在線補充附錄圖1和表2).最後,3026例患者的數據被納入分析。無一例患者失訪。參與調查的人口(表1)年齡約67歲,以男性為主(N=1779, 58.8%)。最常見的共病是高血壓(N=2061, 68.1%),其次是充血性心力衰竭(N=829, 27.4%)和糖尿病(N= 730, 24.1%)。平均CHA2DS2VASc和HASBLED評分分別為3.0 (SD 1.7)和1.5 (SD 1.0)。
保險計劃
參與者主要通過CSMBS (N=1397, 46.2%)或UCS (N=1333, 44.1%)投保。根據CHA的評估,CSMBS保險的患者中風和出血的風險更高2DS2VASc (CSMBS, 3.2;UCS, 3.0;門店,2.8;瑞士,2.1;p<0.001)和HASBLED (CSMBS, 1.6;UCS, 1.5;門店,1.3;瑞士,1.2;p < 0.001)的分數。
受教育程度
超過三分之一的患者至少達到中等教育水平(N= 1287,42.5%)。這些患者中以男性為主(N=948, 73.7%)。年齡、查2DS2血管c和HASBLED分數(在線補充附錄表3)在未接受正規教育的患者中較高(平均年齡74歲;查2DS2血管c3.9;HASBLED, 1.7分),而接受小學教育的兒童(平均年齡69歲;查2DS2血管c3.3;HASBLED, 1.6),二級(平均年齡64歲;查2DS2血管c2.7;HASBLED, 1.5)或更高的教育水平(平均年齡63歲;查2DS2血管c2.6;HASBLED 1.4;所有比較P <0.001)。
不利的結果
在36個月的隨訪中,248例患者死亡(8.2%),95例出現缺血性中風(3.1%),136例出現大出血(4.5%)。在最初被排除的信息缺失患者和數據被納入最終分析的患者之間,不良事件發生率無顯著差異(在線補充附錄表2).圖1 a, B分別為按保險計劃和受教育程度劃分的全因死亡率的Kaplan-Meier生存曲線。受教育程度較高的患者比受教育程度較低的患者存活時間更長(高等教育vs中等教育vs小學教育vs未受正規教育的RMST, 35.02 vs 34.29 vs 33.70 vs 31.98個月;p < 0.001)。他們也經曆了更長的缺血性中風無事件時間(高等教育vs中等教育vs小學vs未接受正規教育的RMST, 35.58 vs 35.46 vs 35.11 vs 34.15個月;p=0.004)和大出血(受過高等教育vs中等教育vs小學vs未受過正規教育,35.31 vs 34.72 vs 37.82 vs 34.18個月;P =0.03)較受教育程度較低(在線補充附錄表4).所有三種不良結果的rmst在不同保險計劃的患者中沒有差異(在線補充附錄表5).
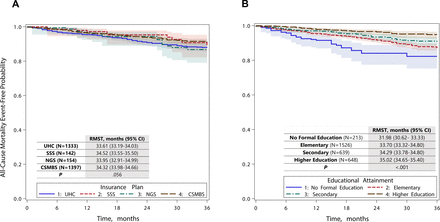
全因死亡率的Kaplan-Meier曲線,95%置信限。(A)按保險計劃計算全因死亡率的Kaplan-Meier曲線。(B)按教育程度劃分的全因死亡率的Kaplan-Meier曲線。公務員醫療福利計劃;NGS,非政府計劃;SSS,社會保障計劃;UCS,全民覆蓋計劃。
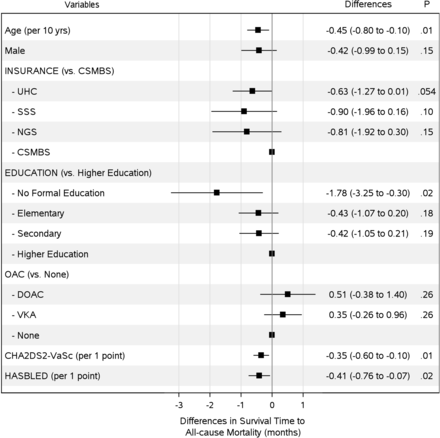
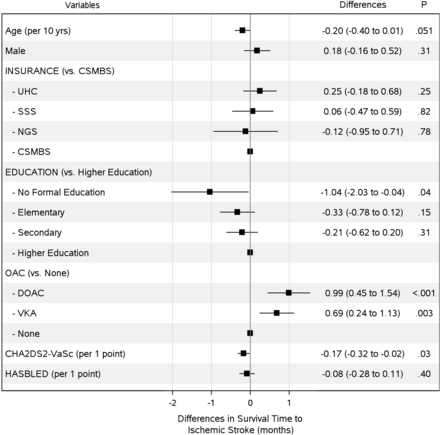
在多變量分析中,教育程度與全因死亡率和缺血性中風相關,獨立於合並症(圖2及3).在將死亡作為缺血性中風的競爭風險進行調整後,受教育程度仍然與缺血性中風獨立相關(在線補充附錄表6).在36個月的隨訪中,未接受正規教育的房顫患者死亡前縮短了1.78個月(RMST差- 1.78;95% CI,−3.25 ~−0.30;p=0.02)和發生缺血性卒中前的1.04個月(RMST差−1.04;95% CI,−2.03 ~−0.04;P =0.04)。
在36個月的時間內,調整限製中位生存時間與全因死亡率的差異。模型根據年齡、性別、教育程度、保險計劃、抗凝劑種類、CHA等因素進行了調整2DS2血管c,和HASBLED分數。CAD,冠狀動脈疾病;查2DS2血管c充血性心力衰竭,高血壓,年齡≥75歲,糖尿病,中風或短暫性缺血發作(TIA),血管疾病,年齡65-74歲,性別類別;CHF,充血性心力衰竭;公務員醫療福利計劃;DOAC,直接口服抗凝劑;HASBLED,高血壓,腎/肝功能異常,中風,出血史或易感,INR不穩定,老年(> - 65歲),藥物/酒精並存;NGS,非政府計劃;SSS,社會保障計劃;UCS,全民覆蓋計劃;VKA,維生素K拮抗劑。
36個月缺血性中風的調整限製中位生存時間的差異。The model was adjusted for of age, sex, educational attainment, insurance plan, types of anticoagulant, CHA2DS2血管c和HASBLED分數。CAD,冠狀動脈疾病;查2DS2血管c充血性心力衰竭,高血壓,年齡≥75歲,糖尿病,中風或短暫性缺血發作(TIA),血管疾病,年齡65-74歲,性別類別;CHF,充血性心力衰竭;公務員醫療福利計劃;DOAC,直接口服抗凝劑;HASBLED,高血壓,腎/肝功能異常,中風,出血史或易感,INR不穩定,老年(> - 65歲),藥物/酒精並存;NGS,非政府計劃;SSS,社會保障計劃;UCS,全民覆蓋計劃;VKA,維生素K拮抗劑。
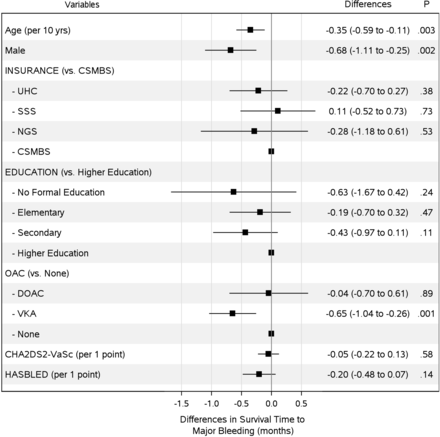
年齡越大,CHA越高2DS2血管c得分也縮短了生存時間到全因死亡率。年齡每增加10歲,生存時間減少0.45個月(RMST差值- 0.45;95% CI,−0.8至−0.1;p=0.01), CHA每增加一個點就增加0.35個月2DS2血管c得分(RMST差值,- 0.35;95% CI,−0.6至−0.1;p = 0.01)。大出血時間(圖4)在年齡較大的患者中消失(RMST每10年差值為−0.35;95% CI,−0.59至−0.11;p=0.003)、男性(RMST差值為−0.68;95% CI,−1.11至-0.25;p=0.002)和使用VKA (RMST差,- 0.65;95% CI,−1.04 ~−0.26;p = 0.001)。對於所有三個主要結果,保險計劃的類型與生存時間的得失無關(圖2 - 4),即使在調整了死亡風險後(在線補充附錄表6和7).
36個月大出血的調整限製中位生存時間的差異。模型根據年齡、性別、教育程度、保險計劃、抗凝劑種類、CHA等因素進行了調整2DS2血管c和HASBLED分數。CAD,冠狀動脈疾病;查2DS2血管c充血性心力衰竭,高血壓,年齡≥75歲,糖尿病,中風或短暫性缺血發作(TIA),血管疾病,年齡65-74歲,性別類別;CHF,充血性心力衰竭;公務員醫療福利計劃;DOAC,直接口服抗凝劑;HASBLED,高血壓,腎/肝功能異常,中風,出血史或易感,INR不穩定,老年(> - 65歲),藥物/酒精並存;NGS,非政府計劃;SSS,社會保障計劃;UCS,全民覆蓋計劃;VKA,維生素K拮抗劑。
討論
在泰國各地房顫患者的COOL-AF登記中,教育程度與全因死亡率和缺血性中風相關,獨立於年齡、性別、中風和出血風險、抗凝劑使用和保險類型。在36個月的隨訪期間,那些沒有接受過正規教育的人比那些接受過高等教育的人早1.8個月死亡,早1個月中風。UCS是一種較好的醫療方案,與全因死亡率、缺血性中風或大出血的風險升高無關。
教育對心血管結局的顯著影響已在全球得到證實。8研討會在亞洲人口中,數據來自亞太隊列研究合作組織23與接受過高等教育的人相比,受教育程度最低的亞洲人中風風險高出54%,心血管死亡風險高出78%。在挪威進行的一項大規模研究表明,在房顫患者中,獲得高等教育水平的患者與獲得高中或以下教育水平的患者之間的死亡率存在教育梯度。8來自患者調查的結果顯示,較高的教育程度與更好地理解抗凝治療和較低的出血發生率相關。24在這項前瞻性隊列研究中,我們探討了受教育程度與三種不良結局之間的關係,即全因死亡率、缺血性中風和大出血。我們報道了全因死亡率和缺血性中風的教育差異,但沒有報道大出血。未接受正規教育和受過高等教育的受教育程度之間存在差異,且不受年齡、性別、出血和中風風險、保險計劃類型和抗凝劑使用的影響。沒有接受過正規教育的患者更有可能健康素養降低,從而導致預後較差,特別是對於房顫等慢性疾病。4 24
低教育程度和低收入地位往往是一致的。低收入可能導致健康保險的缺乏或不佳選擇。在泰國,隨著UCS的實施,這些後果得到了改善。UCS為主要屬於低收入群體的失業者提供醫療保險。根據2004年的全國健康保險數據,一半的UCS受益人來自兩個最貧窮的五分之一,而一半的CSMBS保險商來自最富有的五分之一。25與其他針對窮人的保險計劃不同,UCS提供廣泛而全麵的福利套餐。10高成本服務,如經皮心髒介入治療、心髒移植或導管消融,目前由UCS覆蓋。9日10UCS和CSMBS包之間的另一個差異是藥物計劃。UCS限製獲得國家基本藥物清單之外的藥物,特別是DOAC。相反,CSMBS在某些情況下涵蓋了doac的使用。9在這組房顫患者中,不同類型的保險計劃所提供的覆蓋範圍的差異沒有導致結果差異。UCS受益人的全因死亡率、缺血性中風和大出血的RMSTs與其他計劃的受益人相似。
然而,UCS和CSMBS之間的結果差異此前已被報道。12日13在2010年國家保險數據庫的回顧性分析中,UCS受益人入院後5年死亡率高於CSMBS受益人。13與以往的研究相比,我們隊列中的患者是前瞻性入組並接受結構化隨訪的。招生過程是在2012年UCS的第三個戰略計劃開始後進行的。10隨著該計劃的實施,福利擴大到季節性流感疫苗接種、糖尿病和高血壓並發症篩查以及對受撫養老人的長期護理。試驗設計和報名時間的差異可以解釋我們的結果與先前專注於UCS和CSMBS受益人之間結果差異的試驗之間的差異。
在本研究中,我們使用月損失來報告教育差異的效應量。報告的價值可能看起來很小,但它們表明了36個月固定期間內的時間損失。對於那些沒有接受過正規教育的患者,在隨訪期間失去1.8個月的生存時間相當於失去5%的生命。在經濟合作與發展組織35個成員國進行的健康生產函數分析中,4人口受教育程度每增加10%,預期壽命增加3.2個月;人口受教育程度每增加100%,預期壽命增加23.8個月。
我們的研究結果為泰國的國民健康保險政策提供了一些啟示。我們已經證明,在泰國這樣的中高收入國家,保險覆蓋範圍的差距可以通過維護良好、有利於窮人的健康保險(如UCS)來縮小甚至消除。我們的研究結果還強調了國民教育水平的重要性。教育可以使人們更健康。4對於慢性疾病,如房顫,堅持治療需要對疾病有一定的了解,這需要教育。24在我們的隊列中,高等教育的教育程度與更好的臨床結果相關,但這一水平僅在少數泰國人口中達到。據政府報道,26不到25%的勞動年齡人口接受了高等教育,超過20%的學生在完成義務教育後離開了學校。顯然,在使教育更具包容性和普及性方麵還有很大的改進空間。
我們的試驗是前瞻性的和全國性的。登記和隨訪是結構化和有效的。為了準確分析以非恒定速率發生的結果,我們選擇使用RMST方法而不是對數秩檢驗或Cox比例風險模型進行生存分析。分析的截斷時間是預先指定的隨訪時間,這對測試的性能是最優的。18
由於缺少教育程度數據,大約10%的患者被排除在本分析之外。然而,被排除的患者的事件率與本試驗中保留的患者沒有差異。另一個潛在的偏見是,登記在案的患者更有可能擁有較高的社會經濟地位。然而,該隊列中44%的患者參加了UCS保險,這表明這些參與者更有可能具有較低的社會經濟地位。
在基線共病的數量上觀察到差異。即使在多變量分析中進行了調整,一些混雜因素可能仍然存在。由於試驗的非隨機性質,隻能作出有關關聯的假設,而不能作出因果關係的假設。我們的分析不能保證受教育程度、保險計劃類型和不良臨床結果之間的因果關係。
結論
在泰國一項大型全國性房顫患者前瞻性隊列研究中,教育程度與全因死亡率和缺血性中風獨立相關。在36個月的時間裏,與沒有接受過正規教育的患者相比,接受過高等教育的患者的全因死亡率和缺血性中風的rmst分別延長了1.8個月和1個月。UCS受益人與其他保險計劃的受益人有相同的全因死亡率、缺血性中風和大出血發生率。
數據可用性聲明
如有合理要求,可提供資料。支持手稿中所含分析的個人匿名數據將在合理的書麵要求下提供。
倫理語句
患者發表同意書
倫理批準
這項研究涉及人類參與者。該研究得到了Siriraj機構審查委員會(COA no.;Si 317/2014)和中央研究倫理委員會(COA-CREC 003/2014)。參與者在參與研究前均知情同意參與研究。
參考文獻
補充材料
-
補充數據
此網頁文件由BMJ出版集團從作者提供的電子文件製作而成,並沒有對內容進行編輯。
腳注
合作者COOL-AF調查人員名單:布迪achinaraj醫院:Tomorn Thongsri,泰國中央胸科研究所:Kriengkrai Hengrussamee, Charoen Krung Pracha Rak醫院:Pattraporn Srirattana, chiangai Prachanukroh醫院:Wattana Wongtheptien,春武裏醫院:Pornchai Ngamjanyaporn,清邁大學醫學院:Arintaya Phrommintikul,朱拉隆功大學醫學院:Smonporn Boonyaratavej,納瑞鑾大學醫學院:Songkla王子大學醫學院:Treechada Wisartpong, Ramathibodi醫院醫學院,Mahidol大學:Sirin Apiyasawat, Siriraj醫院醫學院,Mahidol大學:Arjbordin Winijkul和Rungroj Krittayaphong,法政大學(Rangsit校區)醫學院:Roj Rojretamphai, Vajira醫院醫學院,Navamindradhiraj大學:Kulyot Jongpiputvanich,金禧醫學中心:頌猜Dutsadeevettakul,孔敬醫院:Chaisit Wongwipaporn,南蓬醫院:Tanita Bunyapipat, Nakorn Ratchasima醫院:Weerapan Wiwatworapan, Nakornping醫院:Khanchai Siriwattana, Phramongkutklao醫學院:Tharanit Chantrarat,警察總醫院:Kasem Rattanasumawong, Prapokklao醫院(Chanthaburi): Wiwat Kanjanarutjawiwat, Savang Vadhana女王紀念醫院:Sakaorat kornongkotmas;Ratchaburi醫院:Thanasak Patmuk, Sapphasitthiprasong醫院:Praprut Thanakitcharu,素叻他尼醫院:Suchart Arunsiriwattana,素林醫院:Thaworn Choochunklin;烏隆他尼醫院:Sumon Tangsuntornwiwat
貢獻者SA和RK是本次研究的構思和設計人員,並作為擔保人負責整個研究的內容。所有作者都收集了數據。SA進行統計分析。SA在TT, KJ和RK的支持下主要完成了手稿的撰寫。所有作者都提供了批判性的反饋,並為最終的手稿做出了貢獻。
資金這項研究是由衛生係統研究所(批準號:no.;59-053),在國王陛下的皇家讚助下的泰國心髒協會和泰國皇家醫師學院。
相互競爭的利益沒有宣布。
患者和公眾參與患者和/或公眾沒有參與本研究的設計、實施、報告或傳播計劃。
出處和同行評審不是委托;外部同行評審。
補充材料此內容由作者提供。它沒有經過BMJ出版集團有限公司(BMJ)的審查,也可能沒有經過同行評審。討論的任何意見或建議僅是作者的意見或建議,不被BMJ認可。BMJ不承擔因對內容的任何依賴而產生的所有責任和責任。如果內容包括任何翻譯材料,BMJ不保證翻譯的準確性和可靠性(包括但不限於當地法規、臨床指南、術語、藥品名稱和藥物劑量),並且對因翻譯和改編或其他原因引起的任何錯誤和/或遺漏不負責。