條文本
摘要
目標我們的目的是回顧有關由嚴重急性呼吸綜合征冠狀病毒2型(SARS-CoV-2)病毒引起的COVID-19感染期推斷持續時間的文獻,並根據方法方法提供變化的概述。
設計快速範圍審查。截至2020年4月1日的固定檢索詞文獻綜述。收集(1)病毒學研究(重複檢測)、(2)追蹤研究和(3)模擬研究中(A)無症狀病例和(B)有症狀病例感染期參數估計的集中趨勢和變化。病毒動態的敘述回顧。
信息來源搜索策略的開發和以下搜索:PubMed,穀歌Scholar, MedRxiv和BioRxiv。此外,使用衛生信息質量管理局(愛爾蘭)病毒載量合成,篩選PubMed、Embase、ScienceDirect、NHS evidence、Cochrane、medRxiv和bioRxiv以及HRB開放數據庫的文獻。
結果在估計和如何推斷感染期方麵有很大的差異。一項研究提供了無症狀病例的大約中位感染期為6.5-9.5天。各研究的中位症狀前感染期均小於1-4天。從症狀出現到兩次RT-PCR檢測陰性的估計平均時間為13.4天(95% CI 10.9至15.8),但當研究對象為兒童或較輕病例時,時間較短。從症狀出現到出院或死亡(潛在最大感染期)的估計平均時間為18.1天(95%置信區間15.1 ~ 21.0);出院時間平均比死亡時間短4天。病毒動態數據和模型感染參數往往比重複診斷數據短。
結論僅從重複診斷、病毒載量和病毒複製數據推斷傳染性存在局限性,而且與估計暴露和症狀發作時間相關的潛在患者回憶偏倚。盡管如此,現有的數據為關鍵參數的集中趨勢和變化的模型提供了初步的證據基礎,以探索參數空間和敏感性分析。
- 流行病學
- 病毒學
- 傳染病
- 公共衛生
這是一篇開放獲取的文章,根據創作共用署名非商業(CC BY-NC 4.0)許可證發布,該許可證允許其他人以非商業方式分發、混音、改編、在此基礎上進行構建,並以不同的條款許可其衍生作品,前提是正確引用原始作品,給予適當的榮譽,任何更改都已注明,並且使用是非商業性的。看到的:http://creativecommons.org/licenses/by-nc/4.0/.
數據來自Altmetric.com
本研究的優勢和局限性
全麵概述與推斷COVID-19感染持續時間有關的文獻,包括從病毒學、接觸者追蹤和模擬研究到2020年4月1日的間接措施。
既有敘事回顧,也有定量分析。
薈萃分析的可比較參數估計數量少是一個限製。
目前關於COVID-19的許多研究材料來自預印本論文,因此沒有經過正式的同行評審。
簡介
2019年底,中國出現了新型冠狀病毒SARS-CoV-2。1 2該病毒導致COVID-19,該疾病的特征是不同人群的不同症狀(主要是呼吸道症狀),從無症狀病例到輕微病例(如幹咳和發燒)和嚴重病例(如肺炎)。3 4據報道,症狀的嚴重程度及其臨床結果因年齡類別和患者是否有潛在合並症而異。病死率隨著年齡的增長而增加,70歲以上的病死率最高。5個6新興文獻中報道了幾例無症狀檢測陽性患者的病例(例如,4 7 8).此外,無症狀(和症狀前)病例已被證明具有傳染性,並報告了繼發性病例。9日10然而,這一感染期的持續時間難以準確測量,通常必須通過接觸病例追蹤、連續重複診斷病毒學研究和/或通過建模方法間接推斷感染自然史的時間進程。有症狀的病例在症狀出現前可能會經曆一個傳染性的症狀前期,因此了解這一隊列的整個感染期需要估計這兩個時期的持續時間。我們必須迅速了解這一影響我們理解COVID-19流行病學的關鍵變量。安德森等11他們指出,“關鍵的未知因素”之一是COVID-19的感染期,他們認為可能是10天,但存在很大的不確定性。
在這裏,我們從2020年12月1日至4月1日的同行評審和預印本中已發表的研究中收集了數據,以描述從三條證據推斷出的感染持續時間的變化。我們還提供了病毒動態文獻的敘述回顧。我們關注的是持續時間;其他地方已經討論過相對傳染性。12日13
本綜述的目的是對已發表和預印本的文章和報告進行概述和批判性評估,這些文章和報告評估或量化推斷的感染期持續時間,以便最佳地參數化COVID-19流行病學傳播模型。
材料與方法
種群感染動態的概念模型
感染期與COVID-19疾病動態的工作概念模型相關(在線補充圖S1,在線補充資料1).從這個概念模型中,有三個參數在本研究中被認為是重要的:
T2定義為:無症狀病例的總感染期,潛伏期到康複(這裏的“康複”指的是感染的清除)。
T3定義為:感染者在出現症狀前的感染期(即潛伏期至出現症狀)。
T5定義為:從症狀出現到恢複(恢複推斷為兩次明確的RT-PCR檢測中的第一次或因covid -19相關症狀入院後出院)或死亡的持續時間。
“無症狀”病例定義遵循戴維斯的實用主義解釋等14日15可能包括可能發生但不被注意到的非常輕微的症狀。
T2、T3和T5是容易測量的參數,但可能是感染期的上限,因為患者在康複或死亡前一段時間內可能沒有傳染性。我們還回顧了從病毒脫落和感染追蹤(傳播)推斷傳染性的證據。
文獻檢索
使用以下搜索策略對2019年12月1日至2020年4月1日期間所有國家的文獻進行了調查。使用以下關鍵詞搜索電子數據庫PubMed、穀歌Scholar、MedRxiv和BioRxiv上的出版物:“新型冠狀病毒”或“SARS‐CoV‐2”或“2019-nCoV”或“COVID-19”和“傳染性”。此外,還監測了國家和國際政府的報告。隻要有英文摘要,對語言或出版地位沒有限製。對文章進行了與本綜述目的相關的數據評估;所有相關出版物都被考慮列入。還從這些出版物的書目中尋找其他資源。
使用國家生物技術信息中心和MedRxiv服務器(https://connect.medrxiv.org/relate/content/181),分別從實證研究和模擬研究中專門搜索與“感染期”或“感染持續時間”有關的論文。
最後,我們使用了愛爾蘭衛生信息和質量管理局(HIQA)開展的補充工作,特別是與無症狀傳播和病毒載量有關的證據摘要。16日17證據合成的協議公布在HIQA網站上。18簡單地說,證據合成過程包括搜索2019年12月30日至2020年3月27日的數據庫(PubMed、Embase、ScienceDirect、NHS evidence、Cochrane、medRxiv和bioRxiv以及HRB open)、篩選、數據提取、關鍵評估和總結證據。
我們的目標是建立盡可能廣泛的證據基礎,以澄清可提供關於COVID-19感染期的哪些證據,並確定數據源的關鍵特征及其解釋。因此,我們的方法是一個範圍審查(如下所示)19).然而,由於COVID-19的突發性,這項工作被認為是一項快速審查。20.本文遵循係統評價和元分析首選報告項目-範圍評價擴展(PRISMA-ScR)檢查表。根據PRISMA-ScR清單,電子檢索策略可在補充資料(在線補充資料2).
納入標準為提供數據以告知感染期持續時間的論文,這些數據基於:從症狀到恢複的時間;從出現症狀到死亡的時間;從出現症狀到診斷性檢測清除的時間(≥兩次清晰檢測,定義為間隔24小時進行至少兩次連續的逆轉錄酶PCR (RT-PCR)陰性檢測);症狀前感染期;症狀前/無症狀病例從首次診斷測試到診斷測試合格(≥兩次合格測試)的時間。病毒動力學的納入標準是通過反複采樣的感染患者的RT-PCR檢測的循環閾值(Ct)值報告病毒載量的論文,以及另外報告病毒分離的研究。
對於質量控製,研究如下:(1)最初由三名團隊成員從上述搜索詞中選擇和篩選(ABC, KH而且神奇動物),並識別及記錄參數。(2)由不同的兩名團隊成員通過人工搜索進行審查和補充(AWB而且DM),再次確認並記錄參數。(3)最後,評審結果由另外兩名團隊成員進行內部評審(CMc而且MC),並與小組正在研究的其他參數綜合文件(所有作者).
參數比較
相關參數
先天的,決定對:(1)無症狀病例和(2)有症狀病例進行參數估計。由於感染期隻能間接估計,文獻中的參數估計是通過三種不同的方法收集的:
病毒學研究跟蹤患者進行連續檢測,其中感染期從診斷檢測史和/或通過病毒分離推斷。
通過感染史和/或聚集性感染推斷傳染性的接觸追蹤研究。
輸入數學模型的模型參數(先驗)表示明確的感染期或從數學模型估計的模型參數(後驗估計)估計明確的感染期
視覺和定量比較
為了直觀地比較參數,從主要文獻中描述的中心趨勢和變化度量來估計模擬分布。為了模擬數據,從Stata (ME, V.15.1;StataCorp。2017.Stata統計軟件:發布V.15) (rnormal和rgamma)。在可能的情況下,主要文獻中報告的分布被用來表示分布(如高斯和伽瑪)。在無法推斷分布數據的地方,提出了點估計。
從病毒學研究中收集了足夠的關於T5持續時間(從症狀出現到死亡或恢複的持續時間)的可比數據,以采用薈萃分析模型。許多研究報告了不同的集中趨勢估計,包括平均值和中位數。報告這種集中趨勢變化的方法包括SD、極差、IQR。為了便於薈萃分析,所有研究報告的估計值均根據Wan中給出的公式轉換為平均值和SD等.21
從95% CI中獲得SD, Cochrane手冊中概述的方法22使用:
SD:√n(CI上限- CI下限)/3.92
SE由SD和樣本量(n)計算,使用:
SE = SD /√(n)
使用Stata V.15中的METAAN包進行比較,使用隨機效應(DerSimonian-Laird)模型。23該模型假設研究之間存在異質性;也就是說,它假設每個研究的真實效果可能不同。該模型假設個體研究的真實效應以方差τ分布2圍繞一個整體的真實效應,但該模型沒有對研究內或研究間效應的分布形式進行假設。權重是由估計周圍的SE(精度)得出的。比較以森林圖的形式呈現。使用Cochrane 's Q檢驗研究間的異質性;對異質性的大小進行分類我2高(>75%),中等(50% - 75%)或低(<50%)。24
使用Stata V.15.1中的METAREG命令,使用隨機效應(RE)元回歸模型比較T5病毒學研究中持續時間的變化。異質性可能與納入兒童有關或取決於樣本內症狀嚴重程度的假設在單獨的單變量模型中進行了檢驗。嚴重程度被分為兩組(0/1),一組包括被描述為“輕度”或“輕度-中度”症狀的患者,另一組包括“中度-重度”或“重度”症狀的患者。同樣,研究也被分為部分樣本來自“兒童”(如論文中所報道的),或完全來自成人樣本。然後將這些變量擬合為二分假預測器(自變量)。回歸模型的參數估計采用限製性極大似然求解;此外,p值估計使用蒙特卡洛模型與1000排列檢驗。25
患者水平的原始數據可從三項研究中獲得,這些數據與發病到出院或死亡的時間有關(可能推斷最大T5持續時間)。為了估計這些研究的預測平均值和95% CI持續時間,使用高斯RE模型(使用XTREG命令,Stata V.15)分析數據,擬合研究類別作為RE。使用擬合“研究”作為分類虛擬變量的線性回歸模型來估計各研究數據集持續時間之間的差異。中提供了代碼和數據在線補充材料3和4.
病毒動力學
對報告的病毒動態進行了敘述比較,這些研究對患者在觀察期間進行了連續病毒載量估計。在文獻的趨勢,優勢和弱點被確定,並說明了一個概念模型。
結果
參數比較
總體而言,從48篇論文中獲得65個參數估計(表1 - 3).
來自病毒學研究的無症狀病例(T5參數)報告感染期(IP),其中進行了一係列診斷測試以推斷IP;從接觸者追蹤推斷IP的追蹤研究;其中IP報告為先驗(假設參數值)或後驗估計的建模研究
病毒學研究報告的症狀前病例的感染期(T3參數),其中進行了一係列診斷試驗來推斷感染期;從接觸者追蹤推斷IP的追蹤研究;其中IP報告為先驗(假設參數值)或後驗估計的建模研究
病毒學研究報告的症狀後病例(T5參數)的感染期(IP),其中進行了一係列診斷試驗來推斷IP(發病≥2項試驗);追蹤從患者發病到康複或死亡的病史推斷IP的研究;其中IP報告為先驗(假設參數值)或後驗估計的建模研究
無症狀感染者感染期(T2)
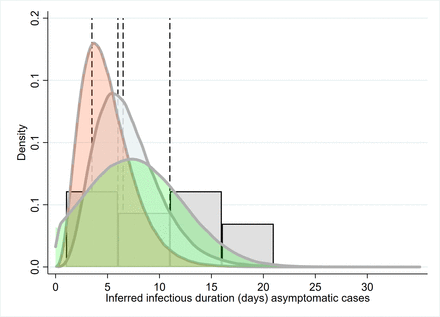
模擬無症狀病例感染持續時間(T2)的參數分布;推斷戴維斯的感染期等,灰/藍曲線,戴維斯等粉色曲線(模型先驗)。綠色曲線:Ma等.直方圖是胡報告的兩個明確測試的無症狀病例的分布等.參考線是周報告的點估計等,李等和Tuite等.7 8 14 15 26 27 39 71
兩項病毒學研究報告了基於係列診斷檢測的感染期,對於無症狀病例,發現有豐富的數據。其中一項研究僅報告了一例無症狀病例,暴露於陰性檢測11天(表1).考慮到潛伏期沒有被考慮在內,這個持續時間應該被認為是高估了。胡等7跟蹤與感染者密切接觸者的感染情況,並在診斷時認為患者無症狀。感染期定義為從診斷到兩次明確檢查中的第一次的時間,中位持續時間為9.5天(n=24),範圍:1-21;差3.5 - -13.0。
重要的是,胡等7發現隨後出現某些症狀(即症狀前)的患者與未出現症狀的患者的感染時間不同:無症狀感染的中位持續時間為6.0天(IQR 2.0-12.0;n = 19)。對於沒有CT掃描異常的無症狀病例,縮短至4.0天(2.0-15.0天)(n=7)。
兩項追蹤研究提供資料(表17 8).感染期由Ma提供的資料間接推斷等,8感染期估計為上潛伏期(最大潛伏期)估計減去連續間隔之間的差值。媽等8報告49例無症狀病例及由感染者-感染者對推斷的序列間隔。序列間隔的計算假設“發病”是在第一次診斷。胡等7報告了一個病例研究的聚集性感染在一個家庭的主要病例是無症狀的。繼發感染發生在指示病例暴露後4-9天,指示患者直到暴露後29天檢測呈陽性。
模擬研究試圖根據症狀的嚴重程度擬合不同的參數,並使用了不同的命名法,例如無症狀、“輕微”或亞臨床病例(表1).14 15 26 27戴維斯及其同事的兩篇論文14日15將此參數建模為平均周期為5-7天的伽瑪分布(圖2);重要的是,這些論文假設無症狀病例和有症狀病例的感染期是相同的。
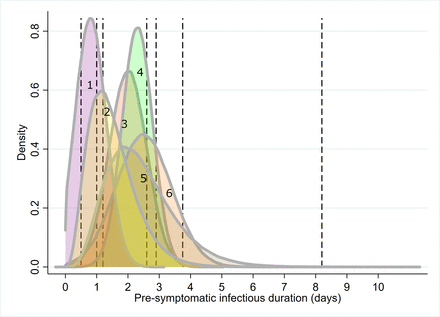
模擬用於T3(隨後出現症狀的感染者的症狀前感染期持續時間)的參數分布。曲線表示分布的模擬近似值,給出的信息來自主要文獻。垂直線表示無法推斷分布的點估計值(參見表2).1.峰等(後);2.戴維斯等(之前);3.Rothe等;4.他等;5.戴維斯等(之前);6.魏等.9 14 15 29 30 32
症狀前:感染期(T3)
鍋等3.和Hoehl等28描述兩名接觸確診感染患者後進行實時RT-PCR跟蹤和連續檢測的個人的病例。在後一項研究中,病毒是從樣本中分離出來的,這表明存在傳播潛力。
來自中國、德國和新加坡的四項研究通過從聚集性感染中追蹤感染和通過感染者-感染者對(表2).4 9 29 30這些論文包括羅特的研究等,9該報告澄清了一名從中國訪問德國的無症狀患者可能在傳播發生前後經曆了非常輕微的症狀(見討論)。
五篇建模論文將症狀前感染期報告為先驗分布或估計為模型輸出。兩篇論文用伽瑪分布描述先驗分布。14日15Tindale等31提供四種不同情景(兩個人群,流行病早期和晚期)下的平均點估計值。峰等32從連續間隔模型中得出症狀前感染時間的估計值,並報告存在症狀前感染時間的場景。
中模擬了近似分布圖2,表明該參數在研究間存在異質性。點估計主要集中在分布的中心趨勢周圍,除了Tindale等,31用於中國天津遲發病例報告模型(8.2天)。
症狀後發病:感染期(T5)
T5參數來自實證驅動研究的三條證據:
從症狀出現到兩次明確RT-PCR檢測的第一次的時間。
從出現症狀到出院的時間
從症狀到死亡的時間
圖3根據序列測試元分析,給出從症狀出現到消除的平均時間的森林圖(n=15)。平均估計持續時間為13.4天(95% CI 10.9 ~ 15.8)。各研究的異質性很高(Cochrane 's Q;p < 0.001;我2> 75%)。RE元回歸模型顯示,差異顯著,取決於研究是否將兒童作為樣本的一部分(n=15項研究;研究間方差的比例解釋2= 43.8%)。總體而言,該模型估計包括兒童的研究平均比僅成年人的研究短5.8天(95% CI 1.7至10.0;p = 0.040;SE (p) = 0.003)。第二個單變量RE元回歸模型顯示,平均4.0天的持續時間無顯著增加(95% CI−0.6-8.6;p = 0.111;SE (p) = 0.005;輪廓分明的R2= 22.0%;N =14)用於包括中度嚴重或重度病例的研究,相對於輕度或輕度-中度嚴重病例。
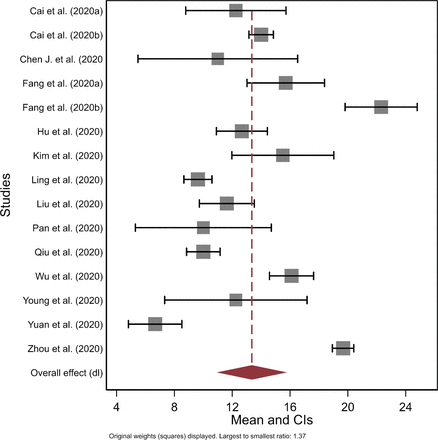
基於病毒學研究的從症狀出現到死亡或恢複的平均時間(T5)的森林圖。
Cheng描述了症狀發作後5天內的高傳播性等,33基於12對感染者的二次攻擊率。在指示病例出現症狀5天後,沒有與原發病例接觸者(n=1043)被感染,作者推斷感染發生在症狀出現時(但也可能表明症狀前感染)。基於累積密度函數,作者認為傳染性從感染開始迅速下降(分布在30天被截斷);第1天估計累積傳染性為66.9% (95% CI 28.7至94.8),症狀出現後第5天達到86.9% (95% CI 64.3至99.5)(在線補充圖S2).
對於與出院或死亡時間相關的跟蹤研究,可獲得原始病例級數據(研究n=3)。31日34-36原始數據的直方圖顯示在圖4,以及聚合分布。RE模型提示平均持續時間為18.1天(95% CI 15.1 ~ 21.0)。然而,各研究之間存在顯著差異,出院時間縮短了4.96天(95% CI 2.15 - 7.76)35)或縮短3.79天(95%置信區間0.8至6.731)而不是死亡。34
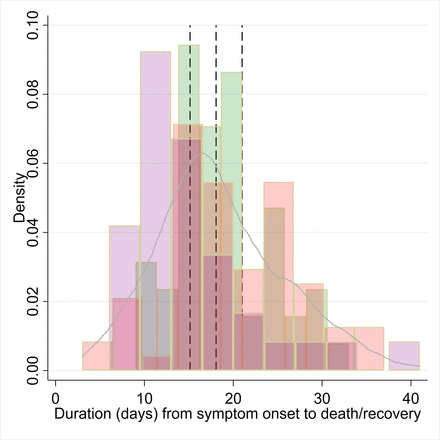
兩篇建模論文使用先驗(平均3.2-3.5天)來代表臨床感染期。14日15然而,當患者住院或隔離時,該參數的分布是正確的,因此不能估計整個感染期本身.
有症狀患者感染期(T3+T5)
兩項追蹤研究為出現症狀的患者提供了整個感染期的參數估計。8 29他等29根據公開的77對感染者-被感染者數據集推斷,傳染性開始於症狀出現前2.3天(95% CI 0.8至3.0天),在0.7天(95% CI−0.2至2.0天)達到峰值,並持續至發病後7天。作者建議在症狀出現後7天傳播風險降低。這表明,假設有症狀的感染期為7天,平均感染期約為9.3天(95% CI為7.8-10天,其中CI僅報告為症狀前期)。他等29估計所有症狀前傳播的比例為44%(95%置信區間25%至69%)。媽等8分析了來自多個國家(中國、德國、日本、馬來西亞、新加坡和越南)的數據,從公開數據中整理了1155個案例。他們估計了幾個參數,包括“最大潛伏期”和連續間隔。作者估計感染期為最大潛伏期減去連續間隔。根據他們的參數估計和方法方法,感染期應該是5天(範圍0-24天;差:2 - 9;根據論文中提供的數據計算)。
7篇模擬論文報道了感染期(T3+T5;表4),報告的集中分布趨勢由3天至20天不等。為該參數提供的模型的分布形式有很大的不同,包括點估計(確定性模型)、平坦分布(均勻分布)、高斯分布、威布爾分布和伽馬分布。李等27估計最短中位持續時間為3.45天,在3-5天之間有一個平坦的(不具信息的)先驗分布。相比之下,朱37使用平均先驗10天,模型估計平均持續時間為12.5天(方差10;威布爾分布)。Piccolomiini和Zama38用20天的固定估計感染期來模擬意大利的流行病。來自同一個小組的兩篇論文14日15建議無症狀病例的感染期接近於沒有正確審查的有症狀病例(即通過隔離或住院阻止傳播;平均5天或7天的伽馬分布)。Tuite等26 39還假設“輕度”和“重度”症狀病例的持續時間相同(6-6.5天)。
病毒載量動態
21篇論文采用實時RT-PCR檢測病毒載量,通常是症狀後監測。3 29 40-59定性上,病毒動力學描述了病毒載量的早期增加,在發病前後或症狀出現後2-4天內達到峰值(圖5對於理論模型),然後在症狀發作後的1-3周內逐漸減少。最長檢測時間約為20-49天,最長檢測時間與糞便樣本有關(見討論)。在某些情況下,由於隨訪不足,RT-PCR可恢複RNA的持續時間可能已被縮短。對血液樣本進行調查的研究提供了一些證據,證明這與感染嚴重程度有關,16 60盡管目前尚不清楚這是否是SARS-CoV-2感染的一致特征。40
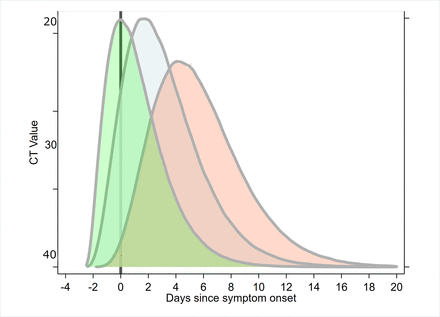
SARS-CoV-2序列RT-PCR檢測周期閾值變化的複合推斷模型目前尚不確定病毒載量峰值通常發生在症狀發作前、發病時或發病後(告知該模型的主要文獻包括29 50 53 59SARS-CoV-2,嚴重急性呼吸綜合征冠狀病毒2。
值得注意的是,缺乏有關症狀前或無症狀病例病毒載量的數據。Kam是個例外等,61他們描述了一個嬰兒的症狀前病例。在另一項研究中,鄒等53對中國廣東省14例輸入病例和4例繼發病例的鼻咽拭子樣本進行了係列RT-PCR檢測。在Ct值和RNA拷貝數方麵描述了感染的動態;1.5×10對應的Ct值分別為30.76、27.67、24.56、21.484, 1.5×105, 1.5×106和1.5×107每毫升拷貝數。因此,較低的Ct值意味著較高的病毒載量。作者報告了一名無症狀的患者,但在接觸後第7、10和11天,鼻腔拭子(Ct值:22-28)和喉嚨拭子(Ct值:30-32)檢測呈陽性。重要的是,作者認為“在無症狀患者中檢測到的病毒載量與在有症狀患者中檢測到的病毒載量相似”。此外,沃斯堡金貝爾美術館共同等62報告顯示,在療養院環境中,無症狀(21.9-31.0)、症狀前(15.3-37.9)和有症狀病例(18.6-29.2)之間的Ct值無顯著差異。來等59目前唾液樣本病毒載量的時間分布數據發現,嚴重病例的初始病毒載量中位數和峰值病毒載量比輕症病例高約1 log10,無顯著性差異(p>0.5)。劉等58目前的數據顯示,重症病例的病毒載量是輕症病例的60倍。
這種症狀前數據的缺乏可能導致與病毒載量和脫落相關的風險分布的左側截斷。因此,病毒釋放峰值的典型時間(發病前、發病時或發病後)及其對傳播的影響仍不確定。他等29報告了在中國一家醫院取樣的患者出現症狀時的最高病毒載量。此外,作者使用單獨的感染者-被感染者數據集(n=77)估計,44%(95%置信區間25%至69%)的感染者是在感染者出現症狀前階段感染的。另外,Ferretti的一篇模型論文等63也似乎支持這一點,估計總傳播的47%(0.9/2)有助於R0(一種感染期間傳播的總體測量方法)為症狀前(另見參考文獻)33).
Wolfel等50提供了9個“輕度”病例隊列的重要數據,這些病例在一段時間內使用痰液、棉簽(喉嚨和鼻咽)、尿液和糞便樣本進行了連續檢測。重要的是,病毒被分離出來,並可以推斷病毒複製。病毒分離和對病毒複製的深入了解提高了對病毒動力學和傳播風險的推斷。該研究表明,症狀出現後不久病毒載量較高,隨後隨著時間的推移而下降。症狀出現後第3-8天發現陽性培養(在線補充圖S3),在發病後9.8天(95%可信區間8.5至21.8天)從喉嚨和肺部樣本中分離出最少5%的成功率,但不包括糞便、血液或尿液。
討論
鑒於現有證據的異質性,推斷傳染性具有挑戰性。病毒學診斷研究提供了可靠的感染時間序列;然而,由於PCR診斷與傳染性之間的關係的推斷,它是有限的。這些數據還會受到采樣程序和采樣部位(如上呼吸道、下呼吸道、糞便、尿液和血液)的影響。我們排除了基於糞便采樣的RT-PCR持續時間,因為目前不確定這些數據是否與傳播潛力有關。50.與單獨估計病毒載量相比,已經進行了培養並可以推斷病毒複製的病毒學研究也被認為是推斷感染期的優越數據。50在發生這種情況的地方,數據表明出現症狀後的平均感染期長達9.8天。最近的建模工作表明,病毒可檢測的持續時間可能高估了2至6天之間的感染期。64
病毒載量研究表明,病毒載量峰值出現在症狀發作前後(可能是發病後1 - 7天);然而,尚不確定這通常發生在發病前、發病時或發病後(圖5概念模型)。出現症狀後1周至20天內病毒載量較高(Ct值),總體上隨時間呈下降趨勢。例如,To等59估計每毫升log10個RNA拷貝每天的斜率為−0·15 (95% CI−0·19至−0·11;R2= 0·71)。有一些研究報告了病毒載量和症狀嚴重程度之間的關聯,在嚴重病例中,病毒載量的指標更高。3 58 59然而,鄒等,53以及意大利最近的數據,64 65提示有症狀病例和無症狀病例病毒載量相似。
我們使用元回歸方法檢驗了症狀嚴重程度對症狀感染持續時間有影響的假設。研究趨向於納入持續時間較長(估計延長4.0天)的嚴重病例,但效果不顯著。一些研究報告了感染的持續時間和嚴重程度之間的聯係(例如,參考文獻58).然而,這種勢頭是否強勁仍不確定。在比較症狀嚴重程度時需要謹慎,因為並不總是報告客觀或標準化的度量標準。
包括兒童的病毒學研究(混合成年兒童或僅兒童隊列)似乎有較短的T5持續時間(估計:縮短5.8天)。廖等66現有數據表明,兒童和“年輕人”(<35歲)感染病例潛伏期較長(暴露於症狀發作;平均7.2天)和短序列間隔(平均6.5天;中位數1.9天;從原發性發病到繼發性發病的時間)。
接觸者追蹤研究提供了傳播事件和傳染性的有力證據,但由於數據收集的自我報告性質(回憶偏差),可能受到事件發生時間和所經曆症狀推斷的限製。自我報告的主觀性確實會對“無症狀”的病例定義產生影響,在一個病例中,這導致了對無症狀傳播的一些懷疑。9Rothe等9描述了一例中國遊客向在德國的商業夥伴傳播明顯無症狀的病例,當衛生官員報告該患者確實出現了一些盡管輕微的症狀時,這一病例受到了質疑。67Rothe等9隨後更新了患者在推定無症狀感染期間自我報告的症狀的澄清,包括“感覺溫暖”和“感覺寒冷”。然而,這名患者在疑似接觸事件發生後第四天回到中國後才“意識到自己生病了”。
鑒於現有數據有限,建模參數提供了研究界如何使用和解釋COVID-19數據的信息。鑒於模型中的其他參數和假設,後驗估計還提供了關於感染期集中趨勢所在的參數空間的信息。模型使用高度不同的方法來模擬感染期,這反過來導致用於研究的高度可變的參數估計。在比較實證研究和模擬研究之間的參數估計時,要考慮的一個重要因素是不同學科,甚至同一學科的研究人員之間對參數的解釋。感染期可被認為是環境特定的和動態的,感染的傳播能力可通過幹預措施(例如,通過隔離或住院)進行調節。根據模型結構,建模論文可以報告截斷的感染期,說明這些幹預措施。這樣的估計與我們所審查的參數的定義是不可比較的,我們已經試圖避免這樣的差異,我們發現他們。
總體持續時間調查結果
目前關於無症狀感染期(T2)參數的精確定義資料較少。一些報告的無症狀病例實際上可能是症狀前病例,當病例受到隨訪時(例如,參考文獻)66;看到討論)。然而,胡等7務必提供無症狀病例(仍無症狀)在其推定感染期間的數據。因此,在第一種情況下,模擬他們的數據的參數可能是本研究期間最好的可用數據。注意,這個數據參數有很大的變化,gamma分布的形狀alpha 3, beta 2,平均6,可能適合於初始模型運行。盡管這些是主要的信息性數據,但考慮到RT-PCR結果與傳染性之間的關係存在不確定性,仍需謹慎。總的來說,考慮到目前的知識狀態,T2參數的集中趨勢約為6天,持續時間為> - 20天的概率非常低。
症狀前期有時被稱為“臨床前感染”期(參數T3)。這已經從幾篇論文中估計出來,這些估計的集中趨勢從<1天到4天不等,謹慎地近似於平均2天。目前的模型使用了0.5-2.4天的集中趨勢估計。14 15 26 39這段時期的持續時間相對一致,使其分布有一定的可信度。目前對感染病毒動力學的了解表明,病毒載量和脫落在潛伏期後增加,在發病前後達到峰值(對於有症狀的病例),然後下降。29 50 53在試圖建立傳播動力學模型時,感染自然史的這一方麵可能很重要。
在文獻中也很少直接測量不隔離的有症狀病例的感染期長度(T5參數),因為根據症狀或病毒載量(RT-PCR)對患者的連續監測通常發生在診斷和/或入院後(從建模的角度來看,這意味著病例被刪除,因為假設它們不再有助於傳播)。如果診斷或入院後感染的自然進展模擬了那些沒有隔離的人的感染過程,那麼回顧文獻描述兩次明確檢測的時間是有意義的。從我們的薈萃分析來看,症狀出現到一係列測試清除(評估兩次RT-PCR清除測試中的第一次的時間)平均為13.4天。在最嚴重的情況下,患者死亡或完全從感染中恢複,從症狀到死亡或出院的時間可能是有用的。對這些信息進行整理的研究表明,平均持續時間為18.07天,但平均到出院的時間比死亡的時間短4.96天。這些值可能是對感染期的高估;一項研究表明,從感染結束到“消除”(恢複或死亡)之間平均有2.5天的時間。37
程等33在症狀發作前後,根據原發性到繼發性病例的發作率,提供了傳播性證據。作者估計了發病時的累積傳染性,這表明67%的總感染潛力發生在發病後的第一天。大多數傳染性發生在發病後5天內(86.9%),剩餘的傳染性潛力(13.1%)分布到第30天(這種截斷是作者的假設)。在這項研究中可能發生了症狀前傳播,但作者沒有估計在症狀前感染期或其潛在持續時間內發生傳播的比例。
何模特等29使用中國發生COVID-19傳播的77對感染者-感染者對,可提供總體症狀持續時間(T3+T5)的信息。該研究報告稱,感染在症狀出現前平均2.5天是明顯的,在症狀出現前0.6天達到風險峰值,並在發病後7天下降(總感染期為9.5天)。根據潛伏期推斷,症狀出現前的傳播比例(曲線下麵積)估計為44%(95%置信區間25%至69%)。作者認為,他們的數據支持在症狀出現7天後傳播風險大幅下降的觀點。
用於感染期參數的模型估計似乎比追蹤RNA病毒載量隨時間變化的病毒學研究要短。例如,李等27擬合平均持續時間的平坦先驗分布(D)固定在:2≤D≤5天,和拉維佐等64在他們的流行模型中,固定感染期為2天,而病毒重複檢測研究提供的證據表明,可以檢測到長達20天的高病毒載量(例如,咽拭子),從糞便樣本中檢測到的病毒載量可能更長(症狀發作後3-4周或更長時間)。經口-糞便傳播的風險目前尚不清楚,但一些報道RT-PCR檢測結果呈陽性的研究提出了一些質疑(見參考文獻)68;但可能有一些證據表明兒童存在風險69).Wolfel等50已經產生了一項重要的研究,提供了一些關於病毒複製的數據,以及這種複製可能發生的地點和持續時間。他們的數據表明,高病毒載量的病毒複製發生在上呼吸道,症狀在第4天達到高峰。病毒不能從糞便樣本中分離出來,盡管RNA濃度很高。此外,該研究並未從血液或尿液中分離出病毒。50
應該指出的是,所回顧的一些病毒學和追蹤研究樣本量小(見研究局限性),可能偏向於更嚴重的病例或聚集性感染。目前尚不清楚這些病例是否代表整個人群的感染持續時間。然而,如果症狀嚴重程度與感染持續時間有關,則可以推測這種偏差可能有助於解釋模型和經驗持續時間估計之間的一些差異。
研究的局限性
總體而言,所收錄的研究質量良好,但由於對全球研究界信息的快速需求,許多論文都是預印本,尚未進行審查(在撰寫本文時)。許多論文在樣本量方麵受到限製,有幾篇論文是對一個病人或單個群集疫情的案例研究。在各個研究中采用了多種方法來推斷傳染性的動態,因此證據基礎是可變的。在命名方麵存在一些問題,包括無症狀、感染期、潛伏期和潛伏期的定義。有可能在不同的研究中使用了相同的數據,特別是在使用公開數據的研究中。
研究結果之間存在顯著的異質性,這與臨床結果和所采用方法的多樣性有關。使用病毒學研究對一個參數(T5)進行薈萃分析,可以進行交叉研究比較,表明異質性很高。傅等70注意不要在沒有探索亞組或元回歸分析的情況下合並研究來給出總體估計,我們在這裏已經做過了。元回歸基於少量研究(n= 12-13)。Cochrane手冊建議對每個元回歸水平進行10項研究;然而,在實踐中,用於檢驗假設的數字要小得多,22就像這裏的情況一樣。傅等70建議每個類別至少有四個研究,因此我們對預測變量進行了二分,以確保我們滿足這個最小值。彙總我們的分類得出了粗略的結果。
另一個限製是,本研究沒有進行係統綜述,因此有可能忽略了一些相關研究。然而,兩個獨立的研究小組進行了全麵的搜索策略,作為COVID-19更廣泛的流行病學參數項目的一部分12 13 71-73為本研究提供信息,從而限製漏掉關鍵研究的可能性。
結論
無症狀感染期(T2參數)資料較少。一項研究提供的數據表明,平均時間為4-9.5天;然而,考慮到病毒動力學,這種分布可能有一個延伸的尾巴,低概率的長感染期長達20天。在文獻中,症狀前感染期(T3)的定義相當狹窄,平均約為2天(範圍:< 1-4)。然而,從發病到康複或死亡的感染時間存在很大的不確定性(T5參數)。隻有當假設RT-PCR陽性結果等同於具有感染潛力時,症狀發作至清除(基於兩次RT-PCR陰性檢測)參數估計為13.4天(95% CI 10.9至15.8)才可用於T5參數。許多目前的模型將感染期限定在比病毒學研究建議的更短的時間內,最近的一項研究表明,病毒可檢測的持續時間平均高估了感染期2-6天。雖然病毒RNA可以在很長一段時間內檢測到,特別是從糞便樣本中檢測到,但在症狀出現1周後,從受感染病例中分離病毒的能力迅速下降。一些模擬論文假設,感染期與病例是無症狀還是有症狀無關;然而,現有的數據還不夠豐富,不足以說明這是否是一個好的假設。 Similarly, it is not yet established whether viral loads are similar between asymptomatic and mild, moderate or severe symptomatic cases, with conflicting reports in the literature.
參考文獻
腳注
推特@AndyByrneSci, @MiriamC51755360, @kieranwalshmpsi
貢獻者AWB對入圍研究進行資格篩選,提取數據並進行分析,完成初稿;SM參與構思和項目協調;ÁBC, KH和FB進行了初步的文獻檢索;DM、KOB和KAW進行了搜索和篩選入圍研究;AWB, SJM, ÁBC, KH, FB, DM, KOB, KAW, AB, JG, EAL, PW, CM和MC對論文進行了嚴格的評審和評論/編輯。所有作者都閱讀並批準了最終的手稿。
資金作者沒有從任何公共、商業或非營利部門的資助機構宣布對這項研究的具體資助。
相互競爭的利益沒有宣布。
患者和公眾參與患者和/或公眾沒有參與本研究的設計、實施、報告或傳播計劃。
患者發表同意書不是必需的。
出處和同行評審不是委托;外部同行評審。
數據可用性聲明所有與研究相關的數據都包含在文章中或作為補充信息上傳。本文中使用的數據和代碼在補充材料2和3中給出;沒有其他可用的數據。
請求的權限
如果您希望重用本文的任何或全部內容,請使用下麵的鏈接,該鏈接將帶您到版權清除中心的RightsLink服務。您將能夠快速獲得價格和即時許可,以多種不同的方式重用內容。